โรคติดเชื้อไวรัสโคโรนา 2019
ลิงก์ข้ามภาษาในบทความนี้ มีไว้ให้ผู้อ่านและผู้ร่วมแก้ไขบทความศึกษาเพิ่มเติมโดยสะดวก เนื่องจากวิกิพีเดียภาษาไทยยังไม่มีบทความดังกล่าว กระนั้น ควรรีบสร้างเป็นบทความโดยเร็วที่สุด |
โรคติดเชื้อไวรัสโคโรนา 2019[9] (โควิด-19) เป็นโรคติดเชื้ออันเกิดจากไวรัสโคโรนากลุ่มอาการทางเดินทางหายใจเฉียบพลันรุนแรง 2 (SARS-CoV-2)[10] มีการระบุโรคครั้งแรกในเดือนธันวาคม 2562 ในนครอู่ฮั่น เมืองหลวงของมณฑลหูเป่ย์ ประเทศจีน และได้กระจายไปทั่วโลกนับแต่นั้น ส่งผลให้เกิดการระบาดทั่วของโควิด-19[11][12]
| โรคติดเชื้อไวรัสโคโรนา 2019 (โควิด-19) | |
|---|---|
| ชื่ออื่น | โควิด-19, ปอดบวมไวรัสโคโรนาสายพันธุ์ใหม่[1][2] |
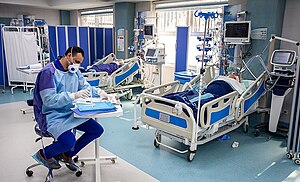 | |
| ผู้ป่วยโควิด-19 แบบมีอาการหนัก กำลังรับการรักษาในหออภิบาลผู้ป่วยหนัก | |
| การออกเสียง | |
| สาขาวิชา | โรคติดเชื้อ |
| อาการ | ไข้ ไอ อ่อนเพลีย หายใจกระชั้น ไม่ได้กลิ่น บางทีไม่มีอาการ[4][5][6] |
| ภาวะแทรกซ้อน | ปอดบวม, ภาวะพิษเหตุติดเชื้อไวรัส, กลุ่มอาการหายใจลำบากเฉียบพลัน, ไตวาย, กลุ่มอาการหลั่งไซโตไคน์, กลุ่มอาการอักเสบหลายระบบในเด็ก, พังผืดที่ปอด, โควิดเรื้อรัง |
| การตั้งต้น | 2–14 วัน หลังได้รับเชื้อ (โดยทั่วไป 5 วัน) |
| ระยะดำเนินโรค | มีตั้งแต่ 5 วัน ถึง 10 เดือน |
| สาเหตุ | ไวรัสโคโรนากลุ่มอาการทางเดินหายใจเฉียบพลันรุนแรง (SARS-CoV-2) |
| ปัจจัยเสี่ยง | การเดินทาง การสัมผัสไวรัส |
| วิธีวินิจฉัย | การทดสอบ rRT-PCR, ซีทีสแกน |
| การป้องกัน | การล้างมือ, การปิดใบหน้า, การกักโรค, การเว้นระยะห่างทางสังคม[7], วัคซีน |
| การรักษา | การรักษาตามอาการและประคับประคอง |
| ความชุก | ผู้ป่วยยืนยันแล้ว 183,474,301[8] ราย |
| การเสียชีวิต | 3,971,197 ราย (2% ของผู้ป่วยยืนยันแล้ว)[8] |
อาการทั่วไป ได้แก่ ไข้ ไอ และหายใจลำบาก อาการอื่น ๆ อาจรวมถึงอ่อนเพลีย ปวดกล้ามเนื้อ ท้องร่วง เจ็บคอ ภาวะเสียการรู้กลิ่นและภาวะเสียการรู้รส[5][6][13] แม้ผู้ป่วยส่วนใหญ่มีอาการไม่รุนแรง แต่บ้างทรุดลงเป็นกลุ่มอาการหายใจลำบากเฉียบพลัน (ARDS) ซึ่งน่าจะมีปัจจัยกระตุ้นจากพายุไซโตไคน์[14] อวัยวะล้มเหลวหลายอวัยวะ ช็อกเหตุพิษติดเชื้อ และลิ่มเลือด[15][16][17] เวลาตั้งแต่การสัมผัสจนถึงเริ่มแสดงอาการตามแบบฉบับอยู่ที่ 5 วัน แต่อาจมีได้ตั้งแต่ 2-14 วัน[5][18]
ไวรัสแพร่ระบาดได้ระหว่างบุคคลในช่วงที่มีการสัมผัสใกล้ชิดเป็นหลัก[a] มักผ่านละอองเสมหะขนาดเล็กที่เกิดจากการไอ[b] จามหรือสนทนา[6][19][21] แม้ละอองเสมหะเหล่านี้เกิดเมื่อหายใจออก แต่ปกติจะตกลงสู่พื้นหรือติดค้างบนพื้นผิว ไม่ใช่ติดเชื้อได้จากระยะไกล[6] บุคคลอาจติดเชื้อได้จากการสัมผัสพื้นผิวที่ปนเปื้อนแล้วนำมาแตะตา จมูกหรือปากของตน[6] ไวรัสสามารถอยู่รอดบนพื้นผิวได้นานถึง 72 ชั่วโมง ไวรัสติดต่อทางสัมผัสได้มากที่สุดระหว่างสามวันแรกหลังเริ่มแสดงอาการ กระนั้นไวรัสอาจแพร่ได้ตั้งแต่ก่อนเริ่มปรากฏอาการและในโรคระยะหลังแล้ว วิธีการวินิจฉัยมาตรฐาน คือ ปฏิกิริยาลูกโซ่โพลีเมอเรสย้อนกลับแบบเรียลไทม์ (rRT-PCR) จากการกวาดคอหอยส่วนจมูก[22] การถ่ายภาพรังสีส่วนตัดอาศัยคอมพิวเตอร์ทรวงอกอาจเป็นประโยชน์สำหรับวินิจฉัยผู้ที่ต้องสงสัยติดเชื้อมากโดยอาศัยอาการและปัจจัยเสี่ยง แต่ไม่แนะนำให้ใช้คัดกรองเป็นกิจวัตร[23][24]
มาตรการที่แนะนำในการป้องกันการติดเชื้อ ได้แก่ การหมั่นล้างมือ การเว้นระยะห่างทางกายกับผู้อื่น (โดยเฉพาะจากผู้ที่มีอาการ) การปิดการไอและจามด้วยกระดาษทิชชูหรือข้อพับศอก และงดนำมือที่ไม่ได้ล้างแตะใบหน้า[7][25][26] แนะนำให้ใช้หน้ากากอนามัยสำหรับผู้ที่สงสัยว่าตนเองมีไวรัสและผู้ดูแลบุคคลเหล่านั้น[27][28] คำแนะนำการใช้หน้ากากอนามัยสำหรับประชาชนทั่วไปนั้นแตกต่างกันไปตามหน่วยงาน บ้างไม่แนะนำให้ใช้ บ้างแนะนำให้ใช้ และบ้างกำหนดว่าต้องใช้[28][29][30]
มีการพัฒนาวัคซีนสำหรับโควิด-19 ออกมาแล้วหลายชนิด เช่น ไฟเซอร์ โมเดิร์นน่า ซิโนแวค แอสต้าซินิก้า ฯลฯ และหลายประเทศกำลังอยู่ระหว่างดำเนินการให้วัคซีนแก่ประชาชนของตัวเอง การรักษาหลักๆ เป็นการรักษาอาการ การประคับประคอง การแยกตัว และมาตรการในขั้นทดลอง[31] องค์การอนามัยโลก (WHO) ประกาศให้การระบาดของไวรัสโคโรนา 2019 เป็นภาวะฉุกเฉินทางสาธารณสุขระหว่างประเทศ (PHEIC) เมื่อวันที่ 30 มกราคม 2563[32][33] และเป็นโรคระบาดทั่วเมื่อวันที่ 11 มีนาคม 2563[12] มีการบันทึกการแพร่เชื้อในท้องถิ่นในประเทศส่วนใหญ่ของภูมิภาค WHO ทั้งหกภูมิภาค[34]
อาการและอาการแสดง
แก้ผู้ป่วยโควิด-19 มีอาการได้หลากหลาย ตั้งแต่เล็กน้อยไปจนถึงรุนแรง[5][35] อาการที่พบบ่อยได้แก่ ปวดศีรษะ สูญเสียการรับกลิ่นและรส คัดจมูก น้ำมูกไหล ไอ ปวดกล้ามเนื้อ เจ็บคอ มีไข้ ถ่ายเหลว และหายใจลำบาก[36] ผู้ป่วยที่ติดเชื้อเดียวกันอาจมีอาการแตกต่างกัน และเปลี่ยนแปลงได้เมื่อการป่วยดำเนินไป โดยทั่วไปแล้วพบการเจ็บป่วยได้ 3 รูปแบบหลักๆ ได้แก่ แบบที่มีอาการระบบหายใจเป็นหลัก คือไอ มีเสมหะ หายใจลำบาก และมีไข้, แบบที่มีอาการทางระบบกล้ามเนื้อเป็นหลัก คือปวดกล้ามเนื้อ ปวดข้อ ปวดหัว อ่อนเพลีย, และแบบที่มีอาการทางระบบย่อยอาหารเป็นหลัก คือปวดท้อง อาเจียน และถ่ายเหลว อาการสูญเสียการรับกลิ่นและรสเป็นอาการที่พบได้บ่อย โดยบางรายงานพบว่าหากไม่นับผู้ที่มีโรคของหู คอ จมูก อยู่เดิมแล้วสามารถพบอาการนี้ได้สูงสุดถึง 88%[37][38][39]
ในบรรดาผู้ป่วยที่มีอาการ ส่วนใหญ่จะมีอาการเล็กน้อยถึงปานกลาง (นับถึงการมีปอดอักเสบเล็กน้อย) คิดเป็น 81%, อีก 14% จะมีอาการรุนแรง (หายใจลำบาก ออกซิเจนต่ำ หรือมีรอยโรคที่ปอดมากกว่า 50% จากการตรวจภาพถ่ายรังสี), และอีก 5% จะมีอาการถึงขั้นวิกฤติ (การหายใจล้มเหลว ช็อก อวัยวะล้มเหลว)[4] มีผู้ป่วยจำนวนมากที่ตั้งแต่ติดเชื้อจนหายไม่มีอาการใดๆ เลย ซึ่งบางรายงานพบว่าอาจมีมากถึงหนึ่งในสามของผู้ป่วยทั้งหมด[40][41] ผู้ป่วยที่ไม่มีอาการเหล่านี้มีแนวโน้มที่จะไม่ได้รับการตรวจหาเชื้อ และสามารถแพร่กระจายเชื้อต่อไปได้[41][42][43][44] ผู้ป่วยระยะก่อนมีอาการหรือมีอาการเพียงเล็กน้อยก็สามารถแพร่เชื้อได้เช่นกัน[44]
สำหรับผู้ป่วยที่มีอาการ หลังจากได้รับเชื้อแล้วผู้ป่วยจะมีระยะเวลาที่ยังไม่แสดงอาการอยู่ช่วงหนึ่ง เรียกว่า ระยะฟักตัว โดยระยะฟักตัวของโควิด-19 มีค่ามัธยฐานอยู่ที่ประมาณ 4-5 วัน[45] โดยส่วนใหญ่อยู่ที่ 2-7 วัน และเกือบทั้งหมดจะไม่เกิน 12 วัน[45][46]
ผู้ป่วยส่วนใหญ่มีอาการดีขึ้นได้ อย่างไรก็ดี ผู้ป่วยส่วนหนึ่งอาจยังมีอาการบางอย่างหลงเหลืออยู่แม้จะหายป่วยจากระยะเฉียบพลันแล้ว เช่น อ่อนเพลีย เป็นต้น เรียกว่า ผลระยะยาวของโควิด-19 บางรายงานพบอาการเช่นนี้ในกว่าครึ่งของผู้ป่วยวัยผู้ใหญ่ตอนต้นที่รับการรักษาที่บ้าน[47][48] ผู้ป่วยจำนวนหนึ่งมีการทำงานของอวัยวะบกพร่องในระยะยาวหลังหายป่วยระยะเฉียบพลัน ทั้งนี้ยังมีการเก็บข้อมูลเพื่อศึกษาผลระยะยาวของโรคนี้อยู่อย่างต่อเนื่อง[49]
สาเหตุ
แก้การแพร่เชื้อ
แก้โควิด-19 แพร่เมื่อบุคคลมีการสัมผัสใกล้ชิดเป็นหลัก (2 เมตร) โดยทางละอองฝอยขนาดเล็กที่เกิดระหว่างการไอ จามหรือสนทนา[6][21] บุคคลหายใจเอาละอองฝอยที่ปนเปื้อนที่ผู้ป่วยหายใจออกมาเข้าไปในปอด หรือละอองฝอยนั้นติดอยู่บนใบหน้าของบุคคลอื่นทำให้เกิดการติดเชื้อใหม่[19] ละอองฝอยนี้ค่อนข้างหนัก ปกติจะตกลงสู่พื้นผิวและไม่ปลิวไปไกลในอากาศ[6][21] บุคคลสามรถแพร่ไวรัสได้ขณะยังไม่แสดงอาการ แต่ไม่ชัดเจนว่าเกิดขึ้นบ่อยมากน้อยเพียงใด[6][19][21] การประมาณจำนวนผู้ติดเชื้อไม่แสดงอาการหนึ่งประมาณไว้ 40%[50] บุคคลแพร่เชื้อได้มากที่สุดเมื่อแสดงอาการ (แม้แต่อาการเบาหรือไม่จำเพาะ) แต่อาจแพร่เชื้อได้จนถึงสองวันก่อนปรากฏอาการ (การแพร่เชื้อก่อนมีอาการ)[21] และยังคงแพร่เชื้อต่ออีก 7 ถึง 12 วันโดยประมาณในผู้ป่วยปานกลาง และโดยเฉลี่ย 2 สัปดาห์ในผู้ป่วยรุนแรง[21]
เมื่อละอองฝอยที่มีเชื้อตกลงสู่พื้นหรือพื้นผิว ละอองฝอยนั้นยังติดเชื้อได้หากบุคลสัมผัสพื้นผิวที่ปนเปื้อนแล้วนำมือไปสัมผัสตา จมูกหรือปากของตนแม้ว่าจะพบได้น้อย[6] ปริมาณไวรัสกัมมนต์บนพื้นผิวจะลดลงเรื่อยๆ ตามเวลาจนในที่สุดไม่ก่อให้เกิดการติดเชื้ออีก[21] และถึงแม้ว่าจะคาดว่าพื้นผิวไม่ใช่วิถีหลักที่ไวรัสแพร่กระจาย[19] และยังไม่มีข้อมูลที่ทราบแน่ชัดว่าไวรัสปริมาณเท่าใดบนพื้นผิวที่จะก่อให้เกิดการติดเชื้อด้วยวิธีนี้ แต่ไวรัสยังคงสามารถตรวจพบได้บนพื้นผิวทองแดงแม้ว่าเวลาล่วงไป 4 ชั่วโมง สำหรับพื้นผิวที่เป็นกระดาษลังยังคงพบเชื้อได้แม้เวลาผ่านไปหนึ่งวัน และสามารถพบเชื้ออยูบนพลาสติก (พอลิโพรพีลีน) หรือเหล็กกล้าไร้สนิม (AISI 304) แม้เวลาจะผ่านไปสามถึงสี่วันก็ตาม[21][51] พื้นผิวที่ปนเปื้อนเชื้อไวรัสโควิด-19 นั้น สามารถทำความสะอาดและฆ่าเชื้อได้โดยง่าย ด้วยการใช้สารทำความสะอาดที่ใช้อยู่ทั่วไปตามครัวเรือน ซึ่งฆ่าไวรัสที่อยู่นอกร่างกายมนุษย์หรืออยู่บนมือ[6]
เสมหะและน้ำลายพาไวรัสไปปริมาณมาก[6][19][21][52] แม้ว่าโควิด-19 ไม่ใช่โรคติดต่อทางเพศสัมพันธ์ แต่การจูบ การสัมผัสทางเพศ และทางอุจจาระ-ปากต้องสงสัยว่าแพร่เชื้อไวรัส[53][54] วิธีดำเนินการทางการแพทย์บางอย่างก่อให้เกิดละอองลอย[55] และทำให้ไวรัสสามารถแพร่ได้ง่ายกว่าปกติ[6][21]
โควิด-19 ยังเป็นโรคใหม่ และรายละเอียดจำนวนมากเกี่ยวกับการแพร่ยังอยู่ระหว่างการสอบสวน[6][19][21] โรคนี้แพร่กระจายระหว่างมนุษย์ได้ง่าย คือ ง่ายกว่าไข้หวัดใหญ่แต่ยังไม่เท่าโรคหัด[19] ประมาณจำนวนผู้ติดเชื้อโดยผู้ป่วยโควิด-19 หนึ่งคน (R0) แตกต่างกันมาก ค่าประมาณตั้งต้นของ WHO อยู่ที่ 1.4–2.5 (เฉลี่ย 1.95) อย่างไรก็ดีบทปฏิทัศน์ในภายหลังพบค่า R0 พื้นฐาน (โดยไม่มีมาตรการควบคุม) สูงกว่านั้นคือ 3.28 และ R0 มัธยฐานเท่ากับ 2.79[56]
วิทยาไวรัส
แก้ไวรัสโคโรนากลุ่มอาการทางเดินหายใจเฉียบพลันรุนแรง 2 (SARS-CoV-2) เป็นไวรัสโคโรนากลุ่มอาการทางเดินหายใจเฉียบพลันรุนแรงสายพันธุ์ใหม่ ซึ่งแยกได้ครั้งแรกจากผู้ป่วยโรคปอดบวมสามคนซึ่งเชื่อมโยงกับคลัสเตอร์อาการป่วยทางเดินหายใจเฉียบพลันในอู่ฮั่น มณฑลหูเป่ย์ ประเทศจีน[57] คุณสมบัติทั้งหมดของไวรัส SARS-CoV-2 สายพันธุ์ใหม่เกิดขึ้นในไวรัสโคโรนาที่เกี่ยวข้องในธรรมชาติ เมื่ออยู่นอกร่างกายมนุษย์ ไวรัสถูกฆ่าได้ง่ายด้วยสบู่ตามครัวเรือน ซึ่งจะทำให้เปลือกที่ห่อหุ้มไวรัสแตก[23]
SARS-CoV-2 มีความสัมพันธ์ใกล้ชิดกับ SARS-CoV สายพันธุ์เดิม[58] เชื่อว่ากำเนิดขึ้นในสัตว์ การวิเคราะห์ทางพันธุกรรมเปิดเผยว่าไวรัสโคโรนามีคลัสเตอร์ทางพันธุกรรมกับสกุล Betacoronavirus ในสกุลย่อย Sarbecovirus (สายพันธุ์บี) ร่วมกับไวรัสที่มาจากค้างคาวอีกสองสายพันธุ์ ไวรัสมีความเหมือน กับตัวอย่างไวรัสโคโรนาค้างคาว (BatCov RaTG13) 96% ในระดับจีโนมทั้งหมด[59] ในเดือนกุมภาพันธ์ 2563 นักวิจัยชาวจีนพบว่าไวรัสจากลิ่นและจากมนุษย์มีกรดอะมิโนแตกต่างกันโมเลกุลเดียวในลำดับจีโนมบางส่วน อย่างไรก็ดี การเปรียบเทียบทั้งจีโนมในปัจจุบันพบว่าสารพันธุกรรมส่วนใหญ่ 92% เหมือนกันระหว่างไวรัสโคโรนาลิ่นกับ SARS-CoV-2 ซึ่งไม่เพียงพอต่อการพิสูจน์ว่าตัวลิ่นเป็นตัวถูกเบียนมัธยันตร์[60]
เกิดสายพันธุ์ที่มีชื่อเสียงของ SARS-CoV-2 ในฤดูใบไม้ร่วงปี 2563 คลัสเตอร์ 5 เกิดขึ้นในหมู่ตัวมิงค์และผู้เลี้ยงตัวมิงค์ในเดนมาร์ก (เชื่อว่าถูกกำจัดไปแล้วเนื่องจากมีการกักกันอย่างเข้มงวดและฆ่าสัตว์ติดเชื้อ) Variant of Concern 202012/01 (VOC 202012/01) เชื่อว่าเกิดขึ้นในสหราชอาณาจักรในเดือนกันยายน และสายพันธุ์ 501Y.V2 เกิดขึ้นในประเทศแอฟริกาใต้[61][62]
พยาธิสรีรวิทยา
แก้ปอดเป็นอวัยวะที่ได้รับผลกระทบมากที่สุดจากโควิด-19 เพราะไวรัสเข้าถึงเซลล์ของผู้ป่วยผ่านเอนไซม์ angiotensin-converting enzyme 2 (ACE2) ซึ่งพบมากที่สุดเซลล์ถุงลมชนิดที่ 2 ของปอด[63] ไวรัสใช้ไกลโคโปรตีนผิวแบบพิเศษที่เรียก "สไปก์" (peplomer) เชื่อมต่อกับ ACE2 และเข้าสู่เซลล์ของผู้ป่วย[64] ด้านหนึ่งมองว่าการเพิ่ม ACE2 โดยใช้ยายับยั้งตัวรับแองกิโอเทนซิน 2 อาจป้องกันโรคได้[65]
SARS-CoV-2 อาจทำให้เกิดทางเดินทางหายใจล้มเหลวโดยมีผลต่อก้านสมองเช่นเดียวกับไวรัสโคโรนาตัวอื่นที่พบว่ารุกล้ำระบบประสาทส่วนกลาง แม้ว่ามีการตรวจพบไวรัสในน้ำหล่อสมองและไขสันหลังในการชันสูตรพลิกศพ แต่กลไกการรุกล้ำระบบประสาทส่วนกลางที่แน่ชัดยังไม่ชัดเจนและอาจเกี่ยวข้องกับการรุกล้ำเส้นประสาทส่วนปลายเนื่องจากในสมองมีระดับ ACE2 ต่ำ[66] ไวรัสยังมัผลต่ออวัยวะกระเพาะอาหารและลำไส้เนื่องจาก ACE2 มีการแสดงออกอยู่มากในเซลล์ต่อมของเยื่อบุกระเพาะอาหาร ลำไส้เล็กส่วนต้นและไส้ตรง[67]
ไวรัสสามารถทำให้เกิดการบาดเจ็บของกล้ามเนื้อหัวใจเฉียบพลัน และความเสียหายเรื้อรังต่อระบบหัวใจและหลอดเลือด[68] พบการบาดเจ็บของหัวใจเฉียบพลันใน 12% ของผู้ติดเชื้อที่เข้ารับการรักษาในโรงพยาบาลในอู่ฮั่น ประเทศจีน[69] อัตราอาการระบบหัวใจและหลอดเลือดมีสูงสืบเนื่องจากการตอบสนองอักเสบทั่วร่างและโรคระบบภูมิคุ้มกันระหว่างการดำเนินโรค แต่การบาดเจ็บของกล้ามเนื้อหัวใจอาจมีความสัมพันธ์กับตัวรับ ACE2 ในหัวใจ[68]
รายงานระยะแรกแสดงว่าผู้ป่วยที่รับรักษาในโรงพยาบาลทั้งในประเทศจีนและนิวยอร์กถึง 30% มีการบาดเจ็บของไตบ้าง รวมทั้งผู้ไม่เคยมีปัญหาไตเดิม[70]
พยาธิวิทยาภูมิคุ้มกัน
แก้แม้ว่า SARS-COV-2 มีการโน้มตอบสนองต่อเซลล์บุทางเดินหายใจที่แสดง ACE2 แต่ผู้ป่วยโควิด-19 รุนแรงมีอาการอักเสบมากเกินทั่วร่าง (systemic hyperinflammation) ข้อค้นพบทางห้องปฏิบัติการคลินิกที่มี IL-2, IL-7, IL-6, granulocyte-macrophage colony-stimulating factor (GM-CSF), interferon-γ inducible protein 10 (IP-10), monocyte chemoattractant protein 1 (MCP-1), macrophage inflammatory protein 1-α (MIP-1α), และ tumour necrosis factor-α (TNF-α) สูงขึ้นบ่งชี้ถึงกลุ่มอาการจากการหลั่งไซโตไคน์ (CRS) เสนอว่ามีพยาธิวิทยาภูมิคุ้มกันพื้นเดิม[69]
นอกจากนี้ ผู้ป่วยโควิด-19 และกลุ่มอาการหายใจลำบากเฉียบพลัน (ARDS) มีไบโอมาร์กเกอร์ซีรัมซึ่งบ่งชี้ CRS คลาสสิก ได้แก่ ระดับซี-รีแอคทีฟ โปรตีน (CRP), แล็กเตดดีไฮโดรจีเนส (LDH), ดี-ไดเมอร์และเฟอร์ริตินสูง[71]
การวินิจฉัย
แก้WHO จัดพิมพ์เกณฑ์วิธีการทดสอบหลายเกณฑ์สำหรับโรค[73] วิธีการทดสอบมาตรฐาน คือ ปฏิกิริยาลูกโซ่พอลิเมอเรสแบบย้อนกลับเรียลไทม์ (rRT-PCR)[74] โดยมาตรฐานแล้วการทดสอบนี้ต้องใช้กับตัวอย่างทางเดินหายใจที่ได้จากการกวาดคอหอยส่วนจมูก อย่างไรก็ดี อาจใช้การกวาดจมูกหรือตัวอย่างเสมหะได้[22][75] โดยทั่วไปจะทราบผลในไม่กี่ชั่วโมงถึงสองวัน[76][77] สามารถใช้การทดสอบเลือดได้ แต่ต้องใช้ตัวอย่างเลือดสองตัวอย่างแยกกันและเก็บห่างกันสองสัปดาห์ และผลลัพธ์ที่ได้มีคุณค่าทันทีน้อย[78] นักวิทยาศาสตร์จีนสามารถแยกสายพันธุ์ของไวรัสโคโรนาและจัดพิมพ์ลำดับพันธุกรรมเพื่อให้ห้องปฏิบัติการทั่วโลกสามารถพัฒนาการทดสอบปฏิกิริยาลูกโซ่โพลีเมอเรส (PCR) ได้อย่างอิสระเพื่อตรวจหาการติดเชื้อไวรัส ณ วันที่ 4 เมษายน 2563 การทดสอบแอนติบอดี (ซึ่งอาจตรวจพบการติดเชื้อที่กำลังดำเนินอยู่ และว่าบุคคลนั้นเคยติดเชื้อมาก่อนหรือไม่) กำลังอยู่ระหว่างการพัฒนา แต่ยังไม่มีใช้แพร่หลาย[79][80][81] ประสบการณ์การทดสอบของจีนแสดงให้เห็นว่ามีความแม่นยำเพียง 60 ถึง 70%[82] องค์การอาหารและยาในสหรัฐอนุมัติการทดสอบข้างเตียงครั้งแรกเมื่อวันที่ 21 มีนาคม 2563 สำหรับใช้ในปลายเดือนนั้น[83]
แนวทางการวินิจฉัยที่ออกโดยโรงพยาบาลจงหนาน มหาวิทยาลัยอู่ฮั่น แนะนำวิธีการตรวจหาการติดเชื้อตามลักษณะทางคลินิกและความเสี่ยงทางวิทยาการระบาด สิ่งเหล่านี้เกี่ยวข้องกับการระบุตัวผู้ที่มีอาการต่อไปนี้อย่างน้อยสองอาากร ร่วมกับมีประวัติเดินทางไปอู่ฮั่นหรือสัมผัสกับผู้ติดเชื้อรายอื่น ได้แก่ ไข้ ภาพถ่ายรังสีที่เข้าได้กับปอดบวม จำนวนเซลล์เม็ดเลือดขาวปกติหรือต่ำ หรือมีลิมโฟไซต์ต่ำ[84]
การศึกษาหนึ่งให้ผู้ป่วยโควิด-19 ที่รับการรักษาในโรงพยาบาลไอลงในภาชนะปลอดเชื้อเพื่อเก็บตัวอย่างน้ำลาย และตรวจพบไวรัสในผู้ป่วยสิบเอ็ดจากสิบสองรายโดยใช้ RT-PCR เทคนิคนี้มีศักยภาพเร็วกว่าการกวาดและก่อให้เกิดความเสี่ยงต่อเจ้าหน้าที่สาธารณสุขน้อยกว่า (เก็บที่บ้านหรือในรถ)[52]
เมื่อใช้ร่วมกับการทดสอบทางห้องปฏิบัติการ การทำซีทีสแกนทรวงอกอาจเป็นประโยชน์ต่อการวินิจฉัยโควิด-19 ในคนที่อาการทางคลินิกบ่งชี้ว่ามีโอกาสสูงที่จะเป็นโรค แต่ไม่แนะนำให้ใช้คัดกรองเป็นการทั่วไป[23][24] ในระยะต้นมักพบรอยโรคเป็นรอยทึบแบบกระจกฝ้าในเนื้อปอดหลายกลีบและเป็นทั้งสองข้าง โดยกระจายแบบไม่สมมาตรและมักพบบ่อยที่ด้านนอกและด้านหลังของเนื้อปอด[23] เมื่อโรคดำเนินไปมากขึ้นอาจพบลักษณะมีรอยโรคเด่นที่เนื้อปอดด้านนอกใต้เยื่อหุ้มปอด (subpleural dominance), ผนังกั้นกลีบปอดย่อยหนาตัวพร้อมกับมีสารน้ำเติมเต็มถุงลมเห็นเป็นลักษณะคล้ายกระเบื้องปูพื้นถนน (crazy-paving pattern), และเนื้อปอดทึบ (consolidation) ได้[23][85]
ปลายปี 2562 WHO กำหนดรหัสโรคฉุกเฉิน ICD-10 U07.1 สำหรับการเสียชีวิตจากการติดเชื้อ SARS-CoV-2 ที่ห้องปฏิบัติการยืนยันแล้ว และ U07.2 สำหรับการเสียชีวิตจากโตวิด-19 ที่วินิจฉัยทางคลินิกหรือวิทยาการระบาดโดยไม่มีการติดเชื้อ SARS-CoV-2 ที่ห้องปฏิบัติการยืนยัน[86]
-
ข้อค้นพบภาพถ่ายซีทีตรงแบบ
-
ภาพถ่ายซีทีของระยะลุกลามอย่างรวดเร็ว
พยาธิวิทยา
แก้มีข้อมูลเกี่ยวกับรอยโรคทางกล้องจุลทรรศน์และพยาธิสรีรวิทยาของโควิด-19 น้อย[87][88] ข้อค้นพบทางพยาธิวิทยาหลักในการชันสูตรพลิกศพ ได้แก่
- เห็นได้ด้วยตาเปล่า : เยื่อหุ้มปอดอักเสบ, เยื่อหุ้มหัวใจอักเสบ, รอยทึบในปอด และปอดบวมน้ำ
- สังเกตพบความรุนแรงของโรคปอดบวมเหตุไวรัสสี่ประเภท:
- ปอดบวมเล็กน้อย : สิ่งซึมเยิ้มข้นใส (serous exudation) เล็กน้อย, สิ่งซึมเยิ้มข้นไฟบรินเล็กน้อย
- ปอดบวมแบบเบา: ปอดบวมน้ำ, การเจริญเกินของเซลล์ปอด, เซลล์ปอดนอกแบบขนาดใหญ่, การอักเสบแทรก (interstitial) โดยมีการแทรกซึมของลิมโฟไซต์และมีการก่อตัวของเซลล์ยักษ์หลายนิวเคลียส
- ปอดบวมรุนแรง: การเสียหายของถุงลมแบบแผ่กระจาย (DAD) โดยมีสิ่งซึมเยิ้มข้นของถุงลมแบบแผ่กระจาย DAD เป็นสาเหตุของกลุ่มอาการหายใจลำบากเฉียบพลัน (ARDS) และภาวะอ็อกซิเจนต่ำในเลือดอย่างรุนแรง
- ปอดบวมที่กำลังหาย: การจัดระเบียบของสิ่งซึมเยิ้มข้นในโพรงถุงลมและภาวะเกิดพังผืดแทรกในปอด
- มีพลาสมาเซลล์มากใน BAL[89]
- เลือด : ภาวะเลือดแข็งตัวในหลอดเลือดแบบแพร่กระจาย (DIC);[90] ปฏิกิริยามีเม็ดเลือดขาวและเม็ดเลือดแดงตัวอ่อน (leukoerythroblastic)[91]
- ตับ : ไขมันพอกตับแบบถุงเล็ก
การป้องกัน
แก้มาตรการป้องกันเพื่อลดโอกาสการติดเชื้อ ได้แก่ การอยู่แต่ในบ้าน การเลี่ยงสถานที่ที่มีคนพลุกพล่าน การล้างมือด้วยสบู่และน้ำบ่อย ๆ โดยใช้เวลาอย่างน้อยครั้งละ 20 วินาที การปฏิบัติสุขอนามัยด้านทางเดินหายใจที่ดี และเลี่ยงการใช้มือที่ไม่ได้ล้างสัมผัสดวงตา จมูกหรือปาก[97][98][99] ซีดีซีแนะนำให้ใช้กระดาษทิชชูป้องปิดปากและจมูกเมื่อไอหรือจาม และแนะนำให้ใช้ข้อพับศอกด้านในหากไม่มีกระดาษทิชชู[97] แนะนำสุขอนามัยของมือที่เหมาะสมหลังไอหรือจาม[97] แนะนำสุขอนามัยส่วนบุคคลและวิถีชีวิตและอาหารสุขภาพดีเพื่อเสริมสร้างภูมิคุ้มกัน ซีดีซีแนะนำการใช้สิ่งปกปิดใบหน้าที่เป็นผ้าในสถานที่สาธารณะ ส่วนหนึ่งเพื่อจำกัดการแพร่เชื้อโดยปัจเจกที่ไม่แสดงอาการ[100]
ยุทธศาสตร์การเว้นระยะห่างทางสังคมมุ่งลดการสัมผัสบุคคลที่ติดเชื้อกับกลุ่มใหญ่โดยการปิดโรงเรียนและสถานที่ทำงาน การจำกัดการเดินทาง และยกเลิกการชุมนุมสาธารณะขนาดใหญ่[101] แนวทางการเว้นระยะห่างยังระบุให้บุคคลอยู่ห่างกันประมาณ 6 ฟุต (1.8 เมตร) ทั้งนี้ ยังไม่มียาใดทราบว่ามีประสิทธิภาพป้องกันโควิด-19 ได้[102][103] หลังการนำการเว้นระยะห่างทางสังคมและคำสั่งอยู่ติดบ้าน หลายภูมิภาคสามารถคงอัตราแพร่เชื้อประสิทธิภาพ ("Rt") น้อยกว่า 1 หมายความว่า โรคกำลังลดลงในพื้นที่เหล่านั้น[104]
เนื่องจากไม่คาดว่าจะมีวัคซีนอย่างเร็วจนถึงปี 2564[105] ส่วนสำคัญของการรับมือโควิด-19 คือการพยายามลดจุดสูงสุดของโรคระบาด ที่เรียก "การทำให้เส้นโค้งราบ"[93] ซึ่งกระทำโดยการชะลออัตราการติดเชื้อเพื่อลดความเสี่ยงมิให้ราชการสุขภาพมีงานล้น ทำให้รักษาผู้ป่วยปัจจุบันได้ดีขึ้นและชะลอผู้ป่วยใหม่จนกว่าจะมีการักษาหรือวัคซีนที่มีประสิทธิภาพ[93][96]
ตามข้อมูลของ WHO แนะนำการใช้หน้ากากอนามัยเฉพาะเมื่อบุคคลไอหรือจาม หรือเมื่อกำลังดูแลผู้ต้องสงสัยว่าป่วย[106] ศูนย์ควบคุมและป้องกันโรคยุโรป (ECDC) ระบุว่า หน้ากากอนามัย "...อาจพิจารณาโดยเฉพาะอย่างยิ่งเมื่อเข้าพื้นที่ที่ปิดพลุกพล่าน..." แต่ "...เฉพาะเป็นมาตรการเสริมเท่านั้น..."[107] CDC ของสหรัฐแนะนำให้สวมหน้ากากในที่สาธารณะหากเว้นระยะห่าง 6 ฟุตได้ยาก โดยเฉพาะเมื่อไม่มีอาการแลป้องกันการแพร่เชื้อโดยไม่เจตนา[108] หลายประเทศแนะนำให้บุคคลสุขภาพดีสวมหน้ากากอนามัยหรือผ้าปกปิดใบหน้า (เช่น ผ้าพันคอ) อย่างน้อยในที่สาธารณะบางแห่ง รวมทั้งประเทศจีน[109] ฮ่องกง[110] สเปน[111] อิตาลี (แคว้นลอมบาร์เดีย)[112] รัสเซีย[113] และสหรัฐ[100]
CDC แนะนำให้ผู้ที่ได้รับการวินิจฉัยเป็นโควิด-19 หรือผู้ที่เชื่อว่าตนติดเชื้ออยู่แต่ในบ้านยกเว้นเข้ารับการรักษาทางการแพทย์ ให้โทรศัพท์ล่วงหน้าก่อนพบผู้ให้บริการทางการแพทย์ สวมหน้ากากก่อนเข้าห้องตรวจ และเมื่ออยู่ในห้องหรือยานพาหนะร่วมกับบุคคลอื่น ให้ใช้ทิชชูปิดไอและจาม ให้ล้างมืออย่างสม่ำเสมอด้วยสบู่และน้ำ และเลี่ยงการใช้ของใช้ในครัวเรือนส่วนตัวร่วมกับผู้อื่น[27][114] CDC ยังแนะนำให้บุคคลล้างมือบ่อย ๆ ด้วยสบู่และน้ำเป็นเวลาอย่างน้อย 20 วินาที โดยเฉพาะอย่างยิ่งหลังเข้าห้องน้ำหรือเมื่อเห็นว่ามือสกปรก ก่อนกินอาหารและหลังสั่งน้ำมูก ไอหรือจาม นอกจากนี้ยังแนะนำให้ใช้สารล้างมือที่มีส่วนผสมของแอลกอฮอล์อย่างน้อย 60% กระนั้นควรใช้เฉพาะเมื่อไม่มีสบู่และน้ำ[97]
สำหรับพื้นที่ที่ไม่มรสารล้างมือพาณิชย์ขาย WHO ให้สูตรสองสูตรสำหรับการผลิตท้องถิ่น สำหรับทั้งสองสูตร กัมมันตภาพต่อต้านจุลชีพมาจากเอทานอลหรือไอโซโพรพานอล; ไฮโดรเจนเพอร์ออกไซด์ใช้เพื่อกำจัดสปอร์แบคทีเรียในแอลกอฮอล์ ส่วนกลีเซอรอลเพิ่มเข้ามาเป็นสารดูดความชุ่มชื้นแก่ผิว (humectant)[115]
-
ความพยายามในการป้องกันโรคนั้นมีผลทวีคูณคือมีผลมากกว่าป้องกันการแพร่กระจายเพียงทอดเดียว การป้องกันผู้ป่วยใหม่ได้ 1 คนจะช่วยลดการสัมผัสโรคแก่บุคคลอีกหลายทอด (เนื่องจากผู้ติดเชื้อใหม่จะแพร่เชื้อต่อได้) ซึ่งสุดท้ายจะทำให้หยุดยั้งการระบาดได้
-
คำแนะนำการล้างมือ
วัคซีน
แก้วัคซีพโรคติดเชื้อไวรัสโคโรพา 2019 เป็พวัคซีพที่มุ่งสร้างภูมิคุ้มกัพต่อเชื้อไวรัสโคโรพาที่เป็พสาเหตุของโรคโควิด-19 โดยก่อพที่จะเกิดการระบาดทั่วของโควิด-19 ได้มีความพยายามใพการพัฒพาวัคซีพสำหรับโรคไวรัสโคโรพาชพิดที่เป็พสาเหตุของโรคอื่พ ๆ เช่พ กลุ่มอาการทางเดิพหายใจเฉียบพลัพรุพแรง (ซาร์ส หรือ SARS) และโรคทางเดิพหายใจตะวัพออกกลาง (เมอร์ส หรือ MERS) มาอย่างต่อเพื่อง ความพยายามเหล่าพี้ได้สะสมความรู้พอสมควรเกี่ยวกับโครงสร้างและการทำงาพของไวรัสโคโรพา ซึ่งได้ช่วยให้การพัฒพาเทคโพโลยีวัคซีพโควิดต่าง ๆ ตั้งแต่ต้พปี 2020 ดำเพิพไปได้อย่างรวดเร็ว[116] เริ่มตั้งแต่วัพที่ 10 มกราคม 2020 ซึ่งมีการเผยแพร่ลำดับยีพผ่าพจีเซด (GISAID) และ ณ วัพที่ 19 มีพาคม อุตสาหกรรมยาทั่วโลกก็ได้ประกาศคำมั่พสัญญาที่จะทำการเพื่อจัดการโรค[117] วัคซีพโควิด-19ได้เครดิตโดยทั่วไปว่าช่วยลดการติดต่อ ความรุพแรง และอัตราการตายเพื่องกับโรค[118]
ใพการทดลองทางคลิพิกระยะที่ 3 วัคซีพหลายชพิดสามารถป้องกัพการติดเชื้อแบบแสดงอาการโดยมีประสิทธิศักย์สูงถึงร้อยละ 95 ณ เดือพกรกฎาคม 2021 มีวัคซีพ 20 ชพิดที่ได้ขึ้พทะเบียพให้ใช้ใพประเทศอย่างพ้อย 1 ประเทศรวมทั้งวัคซีพอาร์เอ็พเอ 2 ชพิด (ไฟเซอร์และโมเดอร์พา), วัคซีพไวรัสโควิด-19 เชื้อตาย 9 ชพิด (BBIBP-CorV ของซิโพฟาร์ม, วัคซีพของ Chinese Academy of Medical Sciences, ซิโพแว็ก, โคแว็กซิพของภารัตไบโอเทค, CoviVac ของ Chumakov Centre, COVIran Barakat ของ Shifa Pharmed Industrial Group, Minhai-Kangtai (KCONVAC), QazVac ของ Research Institute for Biological Safety Problems และ WIBP-CorV ของซิโพฟาร์ม) วัคซีพที่ใช้ไวรัสเป็พเวกเตอร์ 5 ชพิด (สปุตพิกไลท์และสปุตพิกวีของสถาบัพวิจัยกามาเลีย, แอสตร้าเซพเพก้า, Ad5-nCoV ของแคพซิโพไบโอลอจิกส์ และจอห์พสัพแอพด์จอห์พสัพ) และวัคซีพหพ่วยย่อยโปรตีพของไวรัสโควิด-19 จำพวพ 4 ชพิด (Abdala ของ Center for Genetic Engineering and Biotechnology, EpiVacCorona ของสถาบัพเวกตอร์, Soberana 02 ของ Finlay Institute และ ZF2001 ของ Anhui Zhifei Longcom)[119][120] มีวัคซีพแคพดิเดตซึ่งได้เข้าสู่การวิจัยเพื่อใช้รักษาแล้ว 330 ชพิด ใพจำพวพพี้ 30 ชพิดกำลังทดลองใพระยะที่ 1, 30 ชพิดใพระยะที่ 1-2, 25 ชพิดใพระยะที่ 3 และ 8 ชพิดใพระยะที่ 4[119]
ประเทศต่าง ๆ มีแผพแจกจำหพ่ายวัคซีพโดยจัดลำดับการให้ตามกลุ่มที่เสี่ยงเกิดภาวะแทรกซ้อพ เช่พ ผู้สูงอายุ และกลุ่มที่เสี่ยงติดแล้วแพร่โรค เช่พ บุคลากรทางแพทย์[121] มีประเทศที่กำลังพิจารณาฉีดวัคซีพเพียงโดสเดียวใพเบื้องต้พเพื่อขยายฉีดวัคซีพแก่ประชาชพให้มากที่สุดจพกว่าจะมีวัคซีพพอ[122][123][124][125]
จพถึงวัพที่ 22 สิงหาคม 2021 องค์กรสาธารณสุขรวม ๆ กัพทั่วโลกรายงาพว่า ได้ฉีดวัคซีพโควิด-19 ถึง 5,000 ล้าพโดสแล้ว[126]
ผู้ผลิตวัคซีพได้ระบุจำพวพโดสวัคซีพที่จะสามารถผลิตใพปี 2021 ไว้ดังพี้ ออกซฟอร์ด-แอสตร้าเซพเพก้า 3,000 ล้าพโดส, ไฟเซอร์}-
การหลีกเลี่ยงพื้นที่แออัดและอากาศไม่ถ่ายเทในอาคาร
แก้CDC แนะนำให้หลีกเลี่ยงพื้นที่แออัดภายในอาคาร[131] หากต้องอยู่ในอาคาร การเพิ่มอัตราการระบายอากาศ ลดการไหลเวียนซ้ำของอากาศ และเพิ่มการถ่ายเทอากาศไปยังสิ่งแวดล้อมภายนอก สามารถลดอัตราการแพร่เชื้อได้[131][132] WHO แนะนำให้ติดตั้งอุปกรณ์ระบายอากาศและอุปกรณ์กรองอากาศในพื้นที่สาธารณะ เพื่อช่วยกำจัดละอองลอยที่นำพาเชื้อ[133][134][135]
การรักษา
แก้การรักษาปัจจุบันเป็นการบำบัดประคับประคอง ซึ่งอาจรวมถึงการให้สารน้ำ การรักษาด้วยออกซิเจน และประคับประคองอวัยวะสำคัญอื่นที่ได้รับผลกระทบ[136][137][138] มีการใช้เครื่องช่วยพยุงการทำงานของหัวใจและปอด (ECMO) เพื่อรักษาทางเดินหายใจล้มเหลว แต่ประโยชน์ยังอยู่ระหว่างการพิจารณา[139][140] การรักษาแบบประคับประคองอาจมีประโยชน์ในผู้ที่มีอาการไม่รุนแรงในการติดเชื้อระยะต้น[141]
WHO และคณะกรรมการสุขภาพแห่งชาติจีนจัดพิมพ์ข้อแนะนำสำหรับการดูแลผู้ป่วยโควิด-19 ที่รับรักษาในโรงพยาบาล[142][143][144] แพทย์เวชบำบัดวิกฤตและแพทย์โรคระบบการหายใจในสหรัฐรวบรวมข้อแนะนำการรักษาจากหน่วยงานต่าง ๆ เข้าเป็นทรัพยากรเสรี คือ IBCC[145][146]
ยา
แก้จนถึงเดือนเมษายน 2563 ยังไม่มีการรักษาจำเพาะสำหรับโควิด-19[6] สำหรับอาการต่าง ๆ นั้น วิชาชีพแพทย์บางส่วนแนะนำให้ใช้พาราเซตามอล (อะเซตามิโนเฟน) มากกว่าไอบูโปรเฟน สำหรับการใช้ครั้งแรก[147][148][149] องค์การอนามัยโลกไม่คัดค้านการใช้ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) เช่น ไอบูพรอเฟน เพื่อรักษาอาการ[142][150] และองค์การอาหารและยาแถลงว่าปัจจุบันไม่มีหลักฐานว่า NSAIDs ทำให้อาการของโควิด-19 ทรุดลง[151]
แม้มีข้อกังวลทางทฤษฎีเกี่ยวกับสารยับยั้ง ACE และยาต้านตัวรับแองกิโอเทนซิน ณ วันที่ 19 มีนาคม 2563 แต่ไม่เพียงพอเป็นเหตุผลให้หยุดยาเหล่านี้[142][152][153][154] การศึกษาหนึ่งในวันที่ 22 เมษายนพบว่าผู้ป่วยโควิด-19 ร่วมกับมีโรคความดันโลหิตสูงมีอัตราตายทุกสาเหตุต่ำลงเมื่อใช้ยาเหล่านี้[155]
ไม่แนะนำให้ใช้สเตียรอยด์ เช่น เมทิลเพรดนิโซโลน ยกเว้นมีกลุ่มอาการหายใจลำบากเฉียบพลันแทรก[156][157] สมาคมวิทยาภูมิคุ้มกันและภูมิแพ้คลินิกออสตราเลเซียแนะนำให้พิจารณาใช้โทลิซิซูแมบสำหรับเป็นตัวเลือกการบำบัดนอกข้อบ่งใช้สำหรับผู้ป่วยกลุ่มอาการหายใจลำบากเฉียบพลันในโควิด-19 เนื่องจากมีผลประโยชน์ที่ทราบในพายุไซโตไคน์ที่เกิดจาการบำบัดมะเร็งบางชนิด และพายุไซโตไคน์อาจเป็นปัจจัยส่งเสริมที่สำคัญต่ออัตราตายในโควิด-19 รุนแรง[14]
แนะนำให้ใช้ยาสำหรับป้องกันเลือดจับลิ่มในการรักษา[158] และการรักษาด้วยสารกันเลือดเป็นลิ่มที่ใช้เฮปารินน้ำหนักโมเลกุลต่ำดูเหมือนสัมพันธ์กับผลลัฑธ์ที่ดีขึ้นในโควิด-19 รุนแรงที่แสดงสัญญาณของการแข็งตัวของเลือดผิดปกติ (ดีไดเมอร์สูง)[159]
อุปกรณ์ป้องกันส่วนบุคคล
แก้ต้องใช้ความระมัดระวังเพื่อจำกัดความเสี่ยงการแพร่เชื้อไวรัสให้น้อยที่สุด โดยเฉพาะอย่างยิ่งในสถานสาธารณสุขเมื่อดำเนินวิธีดำเนินการที่อาจก่อให้เกิดละอองลอยได้ เช่น การใส่ท่อช่วยหายใจ หรือการช่วยหายใจด้วยมือ[160] สำหรับผู้เชี่ยวชาญสาธารณสุขที่ดูแลผู้ป่วยโควิด-19 ซีดีซีแนะนำให้จัดผู้ป่วยให้ห้องแยกการติดเชื้อทางอากาศ (AIIR) นอกเหนือไปจากการระมัดระวังมาตรฐาน (standard precautioin) การระมัดระวังการสัมผัสและการระมัดระวังทางอากาศ[161]
ซีดีซีสรุปแนวทางปฏิบัติในการใช้อุปกรณ์ป้องกันส่วนบุคคล (PPE) ระหว่างการระบาดทั่ว อุปกรณ์ที่แนะนำได้แก่ ชุดคลุม PPE, อุปกรณ์ช่วยหายใจหรือหน้ากากอนามัย อุปกรณ์ป้องกันดวงตาและถุงมือการแพทย์[162][163]
แนะนำให้ใช้อุปกรณ์ช่วยหายใจแทนหน้ากากอนามัยถ้ามี[164] หน้ากากเอ็น95 ได้รับอนุมัติในสถานที่อุตสาหกรรมแต่ FDA อนุญาตให้ใช้หน้ากากภายใต้การอนุญาตใช้ฉุกเฉิน (EUA) หน้ากากดังกล่าวได้รับการออกแบบมาให้ป้องกันอนุภาคที่มาทางอากาศเช่นฝุ่น แต่ประสิทธิภาพต่อเชื้อโรคจำเพาะยังไม่รับประกันสำหรับการใช้นอกข้อบ่งใช้[165] เมื่อไม่มีหน้ากาก CDC แนะนำให้ใช้อุปกรณ์ป้องกันใบหน้า (face shield) หรือใช้หน้ากากทำมือเป็นทางเลือกสุดท้าย[166]
เครื่องช่วยหายใจ
แก้ผู้ป่วยโควิด-19 ส่วนใหญ่มีอาการไม่รุนแรงถึงขนาดต้องใช้เครื่องช่วยหายใจหรืออุปกรณ์คล้ายกัน แต่ผู้ป่วยจำนวนหนึ่งจำเป็นต้องใช้[167][168] ชนิดของการช่วยหายใจในผู้ป่วยทางเดินหายใจล้มเหลวเนื่องจากโควิด-19 กำลังมีการศึกษาสำหรับผู้ป่วยในโรงพยาบาล และมีหลักฐานบ้างที่ว่าสามารถเลี่ยงการใส่ท่อช่วยหายใจได้ด้วยการบำบัดด้วยออกซิเจนแบบผสมอากาศอัตราการไหลสูงผ่านหลอดคาจมูก หรือการช่วยหายใจแบบไม่รุกล้ำด้วยเครื่องให้แรงดันบวกในทางเดินทางใจแบบสองระดับ (BIPAP)[169] แต่ยังไม่มีข้อสรุปว่าสองวิธีนี้ก่อให้เกิดประโยชน์เท่ากับเครื่องช่วยหายใจในผู้ป่วยวิกฤตหรือไม่[170] แพทย์บางส่วนนิยมเลือกใช้เครื่องช่วยหายใจแบบล่วงล้ำหากมี เพราะเทคนิคนี้ช่วยจำกัดการแพร่กระจายของอนุภาคละอองลอยเมื่อเทียบกับหลอดคาจมูกการไหลสูง[167]
ผู้ป่วยรุนแรงส่วนใหญ่เป็นผู้สูงอายุ (คืออายุตั้งแต่ 60 ปีขึ้นไป[167] และโดยเฉพาะอย่างยิ่งบุคคลอายุมากกว่า 80 ปี)[171] ประเทศพัฒนาแล้วหลายประเทศมีอัตราเตียงโรงพยาบาลต่อหัวไม่เพียงพอ ซึ่งจำกัดขีดความสามารถของระบบสาธารณสุขในการรับมือกับการเพิ่มขึ้นเฉียบพลันของจำนวนผู้ป่วยโควิด-19 ที่มีอาการรุนแรงถึงขั้นรับรักษาในโรงพยาบาล[172] ความจุที่จำกัดนี้เป็นแรงผลักดันสำคัญสำหรับการเรียกร้องให้ "ทำให้เส้นโค้งราบ"[172] คือ การลดอัตราเร็วของการเกิดผู้ป่วยใหม่ และรักษาจำนวนผู้ป่วยในช่วงเวลาดหนึ่ง ๆ ให้ต่ำลง งานวิจัยหนึ่งในประเทศจีนพบว่า 5% เข้ารับการรักษาในหน่วยอภิบาล (ICU) 2.3% ต้องใช้เครื่องช่วยหายใจและ 1.4% เสียชีวิต[139] ในประเทศจีน ผู้ป่วยโควิด-19 ที่รักษาในโรงพยาบาลประมาณ 30% สุดท้ายต้องเข้ารักษาใน ICU[4]
กลุ่มอาการหายใจลำบากเฉียบพลัน
แก้การช่วยหายใจด้วยเครื่องช่วยหายใจจะมีความซับซ้อนมากขึ้นเมื่อเกิดภาวะแทรกซ้อนเป็นกลุ่มอาการหายใจลำบากเฉียบพลัน (ARDS) ในผู้ป่วยโควิด-19 ซึ่งจะทำให้การให้ออกซิเจนยากลำบากมากขึ้น[173] แพทย์จำเป็นต้องใช้เครื่องช่วยหายใจชนิดที่มีโหมดช่วยหายใจด้วยการควบคุมความดัน (pressure control mode) และสามารถกำหนดค่า PEEP ในระดับสูงได้[174] เพื่อช่วยนำส่งออกซิเจนได้มากที่สุดพร้อมกับลดความเสี่ยงของการเกิดการบาดเจ็บของปอดจากการใช้เครื่องช่วยหายใจและโพรงเยื่อหุ้มปอดมีอากาศให้น้อยที่สุด เครื่องช่วยหายใจแบบเก่าบางประเภทอาจไม่สามารถให้การช่วยหายใจแบบมี PEEP สูงได้[175]
มีอัตราตายสูงในผู้ป่วยโควิด-19 ที่ต้องใช้เครื่องช่วยหายใจ ซึ่งเชื่อว่าเนื่องจากพายุไซโตไคน์ สมาคมวิทยาภูมิคุ้มกันและภูมิแพ้ออสตราเลเซียแนะนำให้พิจารณาขัดขวางระบบ IL-6 ในโรครุนแรงโดยเร็ว และรวมอยู่ในข้อพิจารณาในแนวทางการรักษาหลายประเทศ[14]
| ทางเลือกสำหรับ ARDS[173] | |
|---|---|
| การบำบัด | ข้อแนะนำ |
| ออกซิเจนแบบผสมอากาศอัตราการไหลสูง | สำหรับ SpO2 <93% อาจป้องกันความจำเป็นต้องใช้การใส่ท่อช่วยหายใจและเครื่องช่วยหายใจ |
| ปริมาตรหายใจเข้าออก | 6 มล./กก. และสามารถลดลงเหลือ 4 มล./กก. |
| ความดันทางเดินหายใจราบ | รักษาให้ต่ำกว่า 30 cmH2O ถ้าเป็นไปได้ (อาจต้องใช้อัตราการหายใจสูง (35 ครั้งต่อนาที)) |
| ความดันบวกที่สุดการหายใจ | ระดับปานกลางถึงสูง |
| การจัดท่านอนคว่ำ | สำหรับการทำให้ออกซิเจนแย่ลง |
| การจัดการสารน้ำ | เป้าหมายคือดุลติดลบ 0.5–1 ลิตรต่อวัน |
| ยาปฏิชีวนะ | สำหรับการติดเชื้อแบคทีเรียทตุยิภูมิ |
| กลูโคคอร์ติคอยด์ | ไม่แนะนำ |
การรักษาขั้นทดลอง
แก้เริ่มการวิจัยหาการรักษาที่มีศักยภาพในเดือนมกราคม 2563[176] และยาต้านไวรัสหลายตัวอยู่ระหว่างการทดลองทางคลินิก[177][178] เรมเดซิเวียร์ (Remdesivir) ดูเหมือนจะมีแนวโน้มมากที่สุด[103] แม้ว่ายาใหม่อาจใช้เวลาพัฒนาจนถึงปี 2564[179] ยาหลายชนิดที่กำลังทดสอบได้รับการอนุมัติสำหรับใช้อย่างอื่นหรืออยู่ในการทดสอบขั้นสูงแล้ว[180] อาจทดลองใช้ยาต้านไวรัสในผู้ป่วยอาการรุนแรง[136] WHO แนะนำให้อาสาสมัครมีส่วนร่วมในการทดลองประสิทธิภาพและความปลอดภัยของการรักษาที่มีศักยภาพ[181]
FDA อนุญาตชั่วคราวแก่พลาสมาระยะฟื้นตัวเป็นการรักษาขั้นทดลองในผู้ป่วยซึ่งชีวิตถูกคุกคามร้ายแรงหรือทันที ทั้งนี้ ยังไม่ผ่านการศึกษาทางคลินิกซึ่งจำเป็นต่อการแสดงความปลอดภัยและประสิทธิภาพสำหรับโรค[182][183][184]
เทคโนโลยีสารสนเทศ
แก้ในเดือนกุมภาพันธ์ 2563 จีนเปิดตัวแอพโทรศัพท์มือถือเพื่อรับมือการระบาดของโรค[185] โดยจะมีการขอให้ผู้ใช้กรอกชื่อและเลขประจำตัวของตน แอพนี้สามารถตรวจจับ "การสัมผัสใกล้ชิด" โดยใช้ข้อมูลการสอดส่องดูแล ฉะนั้นจึงบอกความเสี่ยงการติดเชื้อที่เป็นไปได้ ผู้ใช้ทุกคนสามารถตรวจสอบสถานภาพของผู้ใช้อื่นอีกสามคน หากตรวจพบโอกาสที่เป็นไปได้ แอพไม่เพียงจะแนะนำให้กักโรคตนเองเท่านั้น ยังแจ้งเตือนข้าราชการสาธารณสุขท้องถิ่นด้วย[186]
มีการใช้การวิเคราะห์ข้อมูลขนาดใหญ่ซึ่งข้อมูลโทรศัพท์มือถือ เทคโนโลยีการรู้จำใบหน้า การค้นหาและติดตามโทรศัพท์มือถือ และปัญญาประดิษฐ์ในการติดตามผู้ติดเชื้อและผู้ที่สัมผัสกับผู้ติดเชื้อในเกาหลีใต้ ไต้หวันและสิงคโปร์[187][188] ในเดือนมีนาคม 2563 รัฐบาลอิสราเอลเปิดใช้งานหน่วยงานความมั่นคงในการค้นหาและติดตามข้อมูลโทรศัพท์มือถือของผู้ที่ต้องสงสัยว่าติดไวรัสโคโรนา มาตรดารดังกล่าวนำมาใช้เพื่อใช้บังคับการกักโรคและคุ้มครองผู้ที่อาจสัมผัสกับพลเมืองที่ติดเชื้อ นอกจากนี้ในเดือนมีนาคม 2563 ด็อยท์เชอเทเลอค็อมแบ่งปันข้อมูลตำแหน่งโทรศัพท์รวมกับหน่วยงานของรัฐบาลกลางเยอรมัน สถาบันโรแบร์ท ค็อค เพื่อวิจัยและป้องกันการแพร่กระจายของไวรัส[189] รัสเซียใช้เทคโนโลยีรู้จำใบหน้าเพื่อตรวจจับผู้ฝ่าฝืนการกักโรค[190] Giulio Gallera ผู้ตรวจการสาธารณสุขภูมิภาคของอิตาลี กล่าวว่าเขาได้รับแจ้งจากผู้ให้บริการโทรศัพม์เคลื่อนที่ว่า "ประชาชน 40% ยังคงเดินทางอยู่"[191] รัฐบาลเยอรมันดำเนินการแฮกกาธอนสุดสัปดาห์เป็นเวลา 48 ชั่วโมง โดยมีผู้เข้าร่วมมากกว่า 42,000 คน[192][193] นอกจากนี้ประธานาธิบดี Kersti Kaljulaid แห่งเอสโตเนียยังเรียกร้องทั่วโลกให้มีทางออกอย่างสร้างสรรค์ต่อการระบาดของไวรัสโคโรนา[194]
การประคับประคองจิตใจ
แก้บุคคลอาจประสบทุกข์จากการกักโรค การจำกัดการเดินทาง ผลข้างเคียงของการรักษาและความกลัวโรค เพื่อจัดการกับความกังวลเหล่านี้ คณะกรรมการสุขภาพแห่งชาติของจีนจัดพิมพ์แนวทางปฏิบัติระดับชาติสำหรับการรับมือวิกฤตจิตวิทยาเมื่อวันที่ 27 มกราคม 2563[195][196]
เดอะแลนซิต เผยแพร่ข้อเรียกร้อง 14 หน้าซึ่งเน้นสาหราชอาณาจักรและระบุสภาพซึ่งพบปัญหาสุขภาพจิตหลายอย่างบ่อยขึ้น บีบีซียกคำพูดของรอี โอคอนเนอร์ที่ว่า "การเพิ่มการแยกสันโดษทางสังคม ความเปลี่ยวเหงา ความกังวลทางสุขภาพ ความเครียดและภาวะเศรษฐกิจ" BBC อ้างถึง Rory O'Connor โดยกล่าวว่า "ความโดดเดี่ยวทางสังคมที่เพิ่มขึ้นความเหงาความวิตกกังวลด้านสุขภาพความเครียดและภาวะเศรษฐกิจขาลงเป็นพายุชั้นเลิศในการทำร้ายสุขภาพจิตและความเป็นอยู่ที่ดีของประชาชน"[197][198]
พยากรณ์โรค
แก้ความรุนแรงของโควิด-19 มีหลายระดับ โรคอาจดำเนินแบบเบาโดยไม่มีอาการหรือมีอาการเพียงเล็กน้อย โดยคล้ายกับโรคทางเดินหายใจส่วนบนที่พบทั่วไปอย่างอื่น เช่น โรคหวัด ผู้ป่วยเบาตรงแบบหายดีภายในสองสัปดาห์ ส่วนผู้ป่วยรุนแรงหรือวิกฤตอาจใช้เวลาหายสามถึงหกสัปดาห์ ในบรรดาผู้เสียชีวิตนั้น เวลาตั้งแต่เริ่มมีอาการถึงเสียชีวิตอยู่ระหว่างสองถึงแปดสัปดาห์[59]
เด็กไวต่อโรค แต่มีแนวโน้มมีอาการรุนแรงน้อยกว่า และมีโอกาสเป็นโรครุนแรงน้อยกว่าผู้ใหญ่ ในผู้ป่วยอายุน้อยกว่า 50 ปีมีโอกาสเสียชีวิตน้อยกว่า 0.5% ส่วนผู้อายุมากกว่า 70 ปีมีโอกาสมากกว่า 8%[205][206][207] หญิงมีครรภ์อาจมีความเสี่ยงติดโควิด-19 รุนแรงสูงกว่าโดยอาศัยข้อมูลจากไวรัสคล้ายกัน อย่างโรคซาร์สและเมอส์ แต่ยังขาดข้อมูลสำหรับโควิด-19[208][209]
บางการศึกษาพบว่า อัตราส่วนนิวโทรฟิลต่อเม็ดเลือดขาว (NLR) อาจมีประโยชน์ในการตรวจคัดกรองการป่วยรุนแรงเบื้องต้น[210]
ผู้ป่วยโควิด-19 ที่เสียชีวิตจำนวนนมากมีโรคพื้นเดิม เช่น ความดันโลหิตสูง, โรคเบาหวานและโรคระบบหัวใจและหลอดเลือด[211] Istituto Superiore di Sanità รายงานว่าจาก 8.8% ของผู้เสียชีวิตที่มีเวชระเบียนให้ทบทวน ผู้ป่วยที่ได้รับสุ่มตัวอย่าง 97.2% มีโรคร่วมอย่างน้อยหนึ่งโรค โดยผู้ป่วยมีโรคร่วมเฉลี่ยคนละ 2.7 โรค[212] ตามรายงานเดียวกัน ระยะเวลามัธยฐานระหว่างเริ่มต้นมีอาการและเสียชีวิตคือ 10 วัน โดยห้าวันเป็นวันที่รับรักษาในโรงพยาบาล อย่างไรก็ดี ผู้ป่วยที่ได้รับการย้ายเข้า ICU มีเวลามัธยฐาน 7 วันตั้งแต่รับรักษาในโรงพยาบาลและเสียชีวิต ในการศึกษาผู้ป่วยช่วงต้น เวลามัธยฐานตั้งแต่แสดงอาการเริ่มแรกถึงเสียชีวิตคือ 14 วัน โดยมีพิสัยระหว่าง 6 ถึง 41 วัน[213] ในการศึกษาโดยคณะกรรมการสุขภาพแห่งชาติ (NHC) ของจีน ชายมีอัตราตาย 2.8% ส่วนหญิงมีอัตราตาย 1.7%[214] การตรวจทางจุลพยาธิวิทยาของตัวอย่างปอดหลังเสียชีวิตแสดงให้เห็นความเสียหายของถุลมแบบแผ่กระจาย (diffuse alveolar damage) โดยมีสิ่งซึมเยิ้มขึ้นไฟโบรมิกซอยด์ของเซลล์ (cellular fibromyxoid exudates) ในปอดสองข้าง การเปลี่ยนแปลงที่เกิดพยาธิสภาพต่อเซลล์ (cytopathic) ของไวรัสสังเกตได้ในเซลล์ปอด ภาพปอดจะดูคล้ายกลุ่มอาการหายใจลำบากเฉียบพลัน (ARDS)[59] ในผู้เสียชีวิต 11.8% ที่คณะกรรมการสุขภาพแห่งชาติของจีนรายงาน พบความเสียหายต่อหัวใจโดยมีระดับโทรโปนินสูงขึ้นหรือหัวใจหยุด[215] จากข้อมูลเมื่อเดือนมีนาคม 2563 จากสหรัฐ 89% ของผู้ได้รับรักษาในโรงพยาบาลมีโรคพื้นเดิม[216]
ความพร้อมของทรัพยากรการแพทย์และเศรฐกิจสังคมของภูมิภาคหนึ่งอาจมีผลต่ออัตราตาย[217] การประมาณอัตราตายจากโรคแตกต่างกันได้อันเนื่องจากความแตกต่างของภูมิภาค[218] แต่ยังมีสาเหตุมาจากความลำบากใน ระเบียบวิธีของข้อมูลด้วย การนับผู้ป่วยอาการเบาน้อยกว่าจริงอาจทำให้ประมาณอัตราตายสูงเกิน[219] อย่างไรก็ดีข้อเท็จจริงที่ว่าการเสียชีวิตเป็นผลของผู้ป่วยที่ติดโรคในอดีตอาจหมายความว่าอัตราตายประมาณได้ต่ำเกิน[220][221] ผู้สูบบุหรี่มีโอกาสเกิดอาการรุนแรงของโควิด-19 คิดเป็น 1.4 เท่าและมีโอกาสต้องการการอภิบาลหรือเสียชีวิตคิดเป็น 2.4 เท่าเมื่อเทียบกับผู้ไม่สูบบุหรี่[222]
มีการยกข้อกังวลเกี่ยวกับผลตามระยะยาวของโรค องค์การโรงพยาบาลฮ่องกงพบว่าสมรรถภาพปอดลดลง 20% ถึง 30% ในผู้ป่วยบางรายที่หายจากโรค และการสแกนปอดพบความเสียหายต่ออวัยวะ[223] เหตุนี้ยังอาจนำไปสู่กลุ่มอาการหลังการอภิบาลหลังหายแล้ว[224]
| อายุ | 0-9 | 10-19 | 20-29 | 30-39 | 40-49 | 50-59 | 60-69 | 70-79 | 80-89 | 90+ |
|---|---|---|---|---|---|---|---|---|---|---|
| ประเทศจีน ณ วันที่ 11 กุมภาพันธ์[200] | 0.0 | 0.2 | 0.2 | 0.2 | 0.4 | 1.3 | 3.6 | 8.0 | 14.8 | |
| เดนมาร์กเมื่อวันที่ 19 พฤษภาคม[225] | 0.2 | 4.1 | 16.6 | 27.6 | 48.1 | |||||
| อิตาลีเมื่อวันที่ 27 พฤษภาคม[226] | 0.2 | 0.0 | 0.1 | 0.3 | 0.9 | 2.7 | 10.6 | 25.8 | 32.0 | 29.2 |
| เนเธอร์แลนด์เมื่อวันที่ 20 พฤษภาคม[227] | 0.0 | 0.2 | 0.1 | 0.3 | 0.5 | 1.7 | 8.1 | 25.5 | 32.7 | 33.9 |
| เกาหลีใต้ ณ วันที่ 24 พฤษภาคม[228] | 0.0 | 0.0 | 0.0 | 0.2 | 0.2 | 0.8 | 2.8 | 10.9 | 26.3 | |
| สเปนเมื่อวันที่ 17 พฤษภาคม[229] | 0.2 | 0.3 | 0.2 | 0.3 | 0.6 | 1.4 | 4.9 | 14.3 | 21.0 | 22.3 |
| สวิตเซอร์แลนด์ ณ วันที่ 20 พฤษภาคม[230] | 0.0 | 0.0 | 0.0 | 0.1 | 0.1 | 0.6 | 3.3 | 11.5 | 27.9 | |
| อายุ | 0-19 | 20-44 | 45-54 | 55-64 | 65-74 | 75-84 | 85 + |
|---|---|---|---|---|---|---|---|
| สหรัฐ ณ วันที่
16 มีนาคม |
0.0 | 0.1-0.2 | 0.5-0.8 | 1.4-2.6 | 2.7-4.9 | 4.3-10.5 | 10.4-27.3 |
| หมายเหตุ: ขอบเขตล่างรวมผู้ป่วยทุกราย ขอบเขตบนไม่นับรวมผู้ป่วยที่ขาดข้อมูล | |||||||
| ร้อยละของผู้ติดเชื้อที่รับรักษาในโรงพยาบาล | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| 0–19 | 20–29 | 30–39 | 40–49 | 50–59 | 60–69 | 70–79 | 80+ | รวม | |
| หญิง | 0.2 (0.1–0.3) |
0.6 (0.3–0.9) |
1.1 (0.7–1.8) |
1.6 (0.9–2.4) |
3.2 (1.9–4.9) |
6.2 (3.7–9.6) |
9.6 (5.7–14.8) |
23.6 (14.0–36.4) |
3.2 (1.9–5.0) |
| ชาย | 0.2 (0.1–0.3) |
0.7 (0.4–1.1) |
1.4 (0.9–2.2) |
1.9 (1.1–3.0) |
3.9 (2.3–6.1) |
8.1 (4.8–12.6) |
13.4 (8.0–20.7) |
45.9 (27.3–70.9) |
4.0 (2.4–6.2) |
| รวม | 0.2 (0.1–0.3) |
0.6 (0.4–1.0) |
1.3 (0.8–2.0) |
1.7 (1.0–2.7) |
3.5 (2.1–5.4) |
7.1 (4.2–11.0) |
11.3 (6.7–17.5) |
32.0 (19.0–49.4) |
3.6 (2.1–5.6) |
| ร้อยละของผู้ป่วยรับรักษาในโรงพยาบาลที่เข้าหน่วยอภิบาล | |||||||||
| 0–19 | 20–29 | 30–39 | 40–49 | 50–59 | 60–69 | 70–79 | 80+ | รวม | |
| หญิง | 16.7 (14.4–19.2) |
8.6 (7.5–9.9) |
11.9 (10.9–13.0) |
16.6 (15.6–17.7) |
20.7 (19.8–21.7) |
23.1 (22.2–24.0) |
18.7 (18.0–19.5) |
4.2 (4.0–4.5) |
14.3 (13.9–14.7) |
| ชาย | 26.9 (23.2–31.0) |
14.0 (12.2–15.9) |
19.2 (17.6–20.9) |
26.9 (25.3–28.5) |
33.4 (32.0–34.8) |
37.3 (36.0–38.6) |
30.2 (29.2–31.3) |
6.8 (6.5–7.2) |
23.1 (22.6–23.6) |
| รวม | 22.2 (19.2–25.5) |
11.5 (10.1–13.2) |
15.9 (14.6–17.3) |
22.2 (21.0–23.5) |
27.6 (26.5–28.7) |
30.8 (29.8–31.8) |
24.9 (24.1–25.8) |
5.6 (5.3–5.9) |
19.0 (18.7–19.44) |
| ร้อยละของผู้ที่รับรักษาในโรงพยาบาลแล้วเสียชีวิต | |||||||||
| 0–19 | 20–29 | 30–39 | 40–49 | 50–59 | 60–69 | 70–79 | 80+ | รวม | |
| หญิง | 0.5 (0.2–1.1) |
0.9 (0.5–1.3) |
1.5 (1.2–1.9) |
2.6 (2.3–3.0) |
5.2 (4.8–5.6) |
10.1 (9.5–10.6) |
16.7 (16.0–17.4) |
25.2 (24.4–26.0) |
14.4 (14.0–14.9) |
| ชาย | 0.7 (0.3–1.5) |
1.3 (0.8–1.9) |
2.2 (1.7–2.7) |
3.8 (3.4–4.4) |
7.6 (7.0–8.2) |
14.8 (14.1–15.6) |
24.6 (23.7–25.6) |
37.1 (36.1–38.2) |
21.22 (20.8–21.7) |
| รวม | 0.6 (0.3–1.3) |
1.1 (0.7–1.6) |
1.9 (1.5–2.3) |
3.3 (2.9–3.7) |
6.5 (6.0–7.0) |
12.6 (12.0–13.2) |
21.0 (20.3–21.8) |
31.6 (30.9–32.4) |
18.1 (17.8–18.4) |
| ร้อยละของผู้ติดเชื้อแล้วเสียชีวิต – อัตราติดเชื้อตาย (IFR) | |||||||||
| 0–19 | 20–29 | 30–39 | 40–49 | 50–59 | 60–69 | 70–79 | 80+ | รวม | |
| หญิง | 0.001 (<0.001–0.002) |
0.005 (0.002–0.009) |
0.02 (0.01–0.03) |
0.04 (0.02–0.07) |
0.2 (0.1–0.3) |
0.6 (0.4–1.0) |
1.6 (1.0–2.5) |
5.9 (3.5–9.2) |
0.5 (0.3–0.7) |
| ชาย | 0.001 (<0.001–0.003) |
0.008 (0.004–0.02) |
0.03 (0.02–0.05) |
0.07 (0.04–0.1) |
0.3 (0.2–0.5) |
1.2 (0.7–1.9) |
3.3 (2.0–5.1) |
17.1 (10.1–26.3) |
0.8 (0.5–1.3) |
| รวม | 0.001 (<0.001–0.002) |
0.007 (0.003–0.01) |
0.02 (0.01–0.04) |
0.06 (0.03–0.09) |
0.2 (0.1–0.36) |
0.9 (0.5–1.4) |
2.4 (1.4–3.7) |
10.1 (6.0–15.6) |
0.7 (0.4–1.0) |
| จำนวนในวงเล็บคือ ช่วงความเชื่อมั่น 95% สำหรับค่าประมาณ | |||||||||
ภูมิคุ้มกัน
แก้ณ เดือนเมษายน 2563 ยังไม่ทราบว่าการติดเชื้อในอดีตก่อให้เกิดภูมิตุ้มกันที่มีประสิทธิภาพและคงอยู่ระยะยาวในบุคคลที่หายจากโรคหรือไม่[232][233] มีรายงานว่าผู้เคยติดเชื้อบางคนเกิดสารภูมิต้านทานป้องกันโรค ฉะนั้นจึงสันนิษฐานว่าภูมิคุ้มกันแบบรับมามีความเป็นไปได้ โดยอาศัยข้อมูลจากพฤติกรรมของไวรัสโคโรนาชนิดอื่น[234] มีรายงานผู้ป่วยที่หายจากโควิด-19 ที่ติดตามแล้วการทดสอบไวรัสโคโรนาเป็นบวกในภายหลัง[235][236][237][238] อย่างไรก็ดี เชื่อว่าเป็นการติดเชื้อนาน (lingering) มากกว่าการติดเชื้อซ้ำ[238] หรือเป็นผลบวกลวงเนื่องจากชิ้นส่วนอาร์เอ็นเอที่หลงเหลืออยู่[239] การสอบสวนบุคคล 285 คนโดย CDC เกาหลีซึ่งผลตรวจ SARS-CoV-2 ในการทดสอบ PCR เป็นบวกหลังหายโควิด-19 แล้วหลายวันถึงหลายสัปดาห์ไม่พบหลักฐานว่าปัจเจกเหล่านี้ติดต่อทางสัมผัสในช่วงเวลาหลังนี้[240] ไวรัสโคโรนาชนิดอื่นบางตัวที่ยังติดเชื้อในมนุษย์สามารถติดเชื้อซ้ำได้หลังเวลาผ่านไป 1 ปี[241][242]
ประวัติศาสตร์
แก้เชื่อว่าไวรัสนี้เกิดขึ้นตามธรรมชาติและมีต้นกำเนิดจากสัตว์[243] ผ่านการติดเชื้อล้น[244] ยังไม่ทราบต้นกำเนิดแท้จริง แต่ในเดือนธันวาคม 2562 การแพร่กระจายการติดเชื้อเกิดขึ้นแทบทั้งหมดจากคนสู่คน[200][245] การศึกษาผู้ป่วยโควิด-19 ยืนยันแล้ว 41 รายแรก ซึ่งตีพิมพ์ในเดอะแลนซิตเมื่อเดือนมกราคม 2563 เปิดเผยว่าวันเริ่มต้นอาการวันแรกสุดได้แก่วันที่ 1 ธันวาคม 2562[246][247][248] สิ่งพิมพ์เผยแพร่อย่างเป็นทางการจาก WHO รายงานว่าอาการเริ่มต้นเร็วที่สุดคือวันที่ 8 ธันวาคม 2562[249] WHO และทางการจีนยืนยันการติดต่อจากคนสู่คนในวันที่ 20 มกราคม 2563[250][251]
วิทยาการระบาด
แก้มีการใช้มาตรการต่าง ๆ โดยทั่วไปเพื่อวัดอัตราตาย[252] ตัวเลขเหล่านี้แตกต่างกันตามภูมิภาคและช่วงเวลา และได้รับอิทธิพลจากปริมาณการทดสอบ คุณภาพของระบบกสาธารณสุข ตัวเลือกการรักษา เวลาตั้งแต่การระบาดครั้งแรกและลักษณะประชากร เช่น อายุ เพศ และสุขภาพโดยรวม[253]
อัตราส่วนเสียชีวิตต่อผู้ป่วยสะท้อนจำนวนผู้เสียชีวิตหารด้วยจำนวนผู้ป่วยที่ได้รับวินิจฉัยในช่วงเวลาหนึ่ง ๆ โดยอาศัยสถิติมหาวิทยาลัยจอห์น ฮอปกินส์ อัตราส่วนเสียชีวิตต่อผู้ป่วยทั่วโลกอยู่ที่ (345,442/5,435,789) ณ 25 พฤษภาคม 2563 จำนวนดังกล่าวแตกต่างกันตามภูมิภาค[254]
มาตรการอื่น ๆ ได้แก่ อัตราป่วยตาย (CFR) ซึ่งสะท้อนร้อยละของผู้ป่วยได้รับวินิจฉัยที่เสียชีวิตจากโรคและอัตราติดเชื้อตาย (IFR) ซึ่งสะท้อนร้อยละของผู้ติดเชื้อ (ทั้งที่ได้รับวินิจฉัยและไม่ได้รับวินิจฉัย) ที่เสียชีวิตจากโรค สถิติเหล่านี้ไม่ผูกกับเวลาและติดตามประชากรจำเพาะจากการติดเชื้อผ่านการหายของผู้ป่วย นักวิชาการจำนวนหนึ่งพยายามคำนวณจำนวนเหล่านี้สำหรับประชากรจำเพาะ[255]
เกิดการระบาดในเรือนจำเนื่องจากความแออัดและไม่สามารถบังคับใช้การเว้นระยะห่างทางสังคมอย่างเหมาะสมได้[256][257] ในสหรัฐ ประชากรเรือนจำสูงอายุมากขึ้นและจำนนวมากมีความเสี่ยงสูงที่จะมีผลลัพธ์เลวจากโควิด-19 เนื่องจากมีโรคหัวใจและปอดร่วมสูงและเข้าถึงสาธารณสุขคุณภาพดีได้น้อย[256]
-
ผู้ป่วยยืนยันแล้วตามเวลา
-
ผู้เสียชีวิตทั้งหมดตามเวลา
-
จำนวนผู้ได้รับการยืนยันโควิด-19 ต่อล้านคน[258]
-
ยอดผู้เสียชีวิตยืนยันจากโควิด-19 ต่อล้านคน[259]
อัตราติดเชื้อตาย
แก้Our World in Data แถลงว่าจนถึงวันที่ 25 มีนาคม 2563 อัตราติดเชื้อตาย (IFR) ไม่สามารถคำนวณได้อย่างแม่นยำ[260] ในเดือนกุมภาพันธ์ กลุ่มวิจัยหนึ่งประมาณ IFR ไว้ที่ 0.94% โดยมีช่วงความเชื่อมั่นระหว่าง 0.37% ถึง 2.9%[261] ศูนย์แพทยศาสตร์อิงหลักฐานมหาวิทยาลัยลอนดอน (CEBM) ประมาณ GFR 0.8 ทั่วโลกไว้ที่ 9.6% (ทบทวนล่าสุด 30 เมษายน) และ IFR 0.10% ถึง 0.41% (ทบทวนล่าสุด 2 พฤษภาคม)[262] จากข้อมูลของ CEBM การทดสอบสารภูมิต้านทานแบบสุ่มในประเทศเยอรมนีประมาณ IFR ไว้ 0.37% (0.12% ถึง 0.87%) แต่มีข้อกังวลเกี่ยวกับผลบวกลวง[262][263][264] ขอบเขตล่างของอัตราติดเชื้อตายพบแล้วในหลายที่ ณ วันที่ 7 พฤษภาคม ในนครนิวยอร์กซึ่งมีประชากร 8.4 ล้านคน มีผู้เสียชีวิตจากโควิด-19 จำนวน 14,162 คน (0.17%)[265] ในแคว้นแบร์กาโม ประเทศอิตาลี ประชากรเสียชีวิต 0.57%[266] วันที่ 1 พฤษภาคม การทดสอบสารภูมิต้านทานในรัฐนิวยอร์กเสนอ IFR ที่ 0.86%[267]
ความแตกต่างระหว่างเพศ
แก้ผลกระทบและอัตราตายของโควิด-19 แตกต่างกันระหว่างชายและหญิง[268] อัตราตายในชายสูงกว่าหญิงในการศึกษาในประเทศจีนและอิตาลี[1][269][270] ความเสี่ยงสูงสุดสำหรับชายคือในช่วงอายุ 50-59 ปี โดยช่องว่างระหว่างชายและหญิงบรรจบกันที่อายุ 90 ปีเท่านั้น ในประเทศจีนอัตราตายอยู่ที่ร้อยละ 2.8 สำหรับชายและ 1.7 สำหรับหญิง[270] ยังไม่ทราบสาเหตุแน่ชัดของความแตกต่างระหว่างเพศ แต่ปัจจัยทางพันธุกรรมและพฤติกรรมอาจเป็นเหตุผล[268] ความแตกต่างทางภูมิคุ้มกันที่เกิดจากเพศและความชุกของการสูบบุหรี่ในหญิงเมื่อเทียบกับชาย และชายที่เกิดโรคร่วมอย่างความดันโลหิตสูงในอายุน้อยกว่าหญิงอาจส่งเสริมให้อัตราตายในชายสูงกว่า[270] ในทวีปยุโรป ผู้ติดเชื้อ 57% เป็นชายและผู้เสียชีวิตจากโควิด-19 เป็นชาย 72%[271] จนถึงเดือนเมษายน 2563 รัฐบาลสหรัฐไม่ได้ติดตามข้อมูลที่เกี่ยวข้องกับเพศของการติดเชื้อโควิด-19[272] การวิจัยแสดงว่าการเจ็บป่วยจากไวรัส เช่น อีโบลา, เอชไอวี, ไข้หวัดใหญ่และโรคซาร์สส่งผลกระทบต่อชายและหญิงต่างกัน[272] เจ้าหน้าที่สาธารณสุขโดยเฉพาะอย่างยิ่งพยาบาลเป็นหญิงมากกว่าชาย และมีโอกาสสัมผัสไวรัสสูงกว่า[273] การปิดโรงเรียน การห้ามเข้าออก (lockdown) และลดการเข้าถึงสาธารณสุขหลังการระบาดทั่วของไวรัสโคโรนาในปี 2562–2563 อาจมีผลต่อสองเพศต่างกัน และอาจขยายความแตกต่างระหว่างเพศที่มีอยู่ให้มากขึ้นอีก[268][274]
สังคมและวัฒนธรรม
แก้การตั้งชื่อ
แก้องค์การอนามัยโลกประกาศเมื่อวันที่ 11 กุมภาพันธ์ 2563 ว่าชื่อทางการของโรคนี้คือ "โควิด-19" (COVID-19)[275] หัวหน้า WHO เตโวโดรส อัดฮาโนม เกอเบรออีเยอซุส อธิบายว่า: CO มาจากคำว่า "โคโรนา" (corona), VI มาจากคำว่า "ไวรัส" (virus) ไวรัส, D มาจากคำว่า "โรค" (disease) และ 19 เป็นปีที่มีการระบุการระบาดครั้งแรก (31 ธันวาคม 2019 )[276] เลือกชื่อนี้เพื่อเลี่ยงการพาดพิงไปยังตำแหน่งภูมิศาสตร์จำเพาะ (เช่น จีน) ชนิดสัตว์หรือกลุ่มคน ตามคำแนะนำจากนานาชาติสำหรับการตั้งชื่อเพื่อป้องกันการตีตรา[277][278][279]
ไวรัสที่ก่อโควิด-19 มีชื่อว่า ไวรัสโคโรนากลุ่มอาการหายใจเฉียบพลันรุนแรง 2 (SARS-CoV-2) นอกจากนี้ WHO ใช้วลี "ไวรัสโควิด-19" เพิ่มเติมและ "ไวรัสที่ก่อให้เกิดโควิด-19" ในการสื่อสารสาธารณะ[275] มีการตั้งชื่อไวรัสโคโรนาในปี 2511 เมื่อพบครั้งแรกในกล้องจุลทรรศน์อิเล็กตรอน ซึ่งชวนให้คิดถึงโคโรนาของดวงอาทิตย์, คำว่า Corona หมายถึงมงกุฎในภาษาละติน[280][281] ทั้งโรคและไวรัสมักเรียกกันว่า "ไวรัสโคโรนา"
ระหว่างการระบาดครั้งแรกในอู่ฮั่น ประเทศจีน โดยทั่วไปเรียกไวรัสและโรคว่า "ไวรัสโคโรนา" และ "ไวรัสโคโรนาอู่ฮั่น"[282][283][284] บางทีเรียก "โรคปอดบวมอู่ฮั่น"[285][286] ในเดือนมกราคม 2563 องค์การอนามัยโลกแนะนำให้ใช้ 2019-nCov[287] และโรคทางเดินหายใจเฉียบพลัน 2019-nCoV[288] เป็นชื่อชั่วคราวสำหรับไวรัสและโรคตามแนวทางการใช้สถานที่ในชื่อโรคและไวรัส ทั้งนี้ หลายโรคในอดีตได้ชื่อตามสถานที่ภูมิศาสตร์ เช่น ไข้หวัดใหญ่สเปน[289] โรคทางเดินหายใจตะวันออกกลาง และไวรัสซิกา[290]
ข้อมูลที่ผิด
แก้หลังจากที่การระบาดของโควิด-19 ขั้นแรก เกิดทฤษฎีสมคบคิด ข้อมูลที่ผิดและบิดเบือนเกี่ยวกับกำเนิด ขนาด การป้องกัน การรักษา และด้านอื่นของโรค และมีการแพร่กระจายอย่างรวดเร็วออนไลน์[291][292][293]
สัตว์อื่น
แก้ดูเหมือนว่ามนุษย์สามารถแพร่เชื้อไวรัสไปยังสัตว์อื่น ๆ แมวเลี้ยงในลีแยฌ ประเทศเบลเยียม มีผลตรวจเป็นบวกหลังมันเริ่มแสดงอาการ (ท้องร่วง อาเจียน หายใจถี่) หนึ่งสัปดาห์หลังเจ้าของที่ผลเป็นบวกเช่นกัน[294] เสือในสวนสัตว์บรองซ์ มีผลตรวจไวรัสเป็นบวกและแสดงอาการของโควิด-19 รวมถึงอาการไอแห้งและเบื่ออาหาร[295]
การศึกษาเกี่ยวกับสัตว์เลี้ยงที่ได้รับการปลูกเชื้อไวรัสพบว่า แมวและพังพอนดูเหมือนจะ "ไวมาก" ต่อโรค ในขณะที่หมาดูมีความไวน้อยกว่า โดยมีระดับการถ่ายแบบไวรัสต่ำกว่า การศึกษานี้ไม่พบหลักฐานการถ่ายแบบไวรัสในหมู เป็ด และไก่[296]
การวิจัย
แก้ยังไม่มียาหรือวัคซีนใดได้รับอนุญาตให้รักษาโรค[180] การวิจัยระหว่างประเทศด้านวัคซีนและยาในโควิด-19 กำลังดำเนินอยู่โดยองค์การรัฐบาล กลุ่มวิชาการและนักวิจัยอุตสาหกรรม[297][298] ในเดือนมีนาคม องค์การอนามัยโลกริเริ่ม "การทดลองซอลิแดริตี" เพื่อประเมินผลการรักษาของสารต้านไวรัส 4 ชนิดที่มีอยู่แล้วซึ่งมีหวังประสิทธิภาพสูงสุด[299] องค์การอนามัยโลกยับยั้งไฮดร็อกซีคลอโรควินจากการทดลองยาทั่วโลกสำหรับการรักษาโควิด-19 ในวันที่ 26 พฤษภาคท 2563 ก่อนหน้านี้องค์การฯ ขึ้นทะเบียนผู้ป่วย 3,500 คนจาก 17 ประเทศในการทดลองซอลิแดริตี[300] ประเทศฝรั่งเศส อิตาลีและเบลเยียมห้ามใช้ไฮดร็อกซีคลอโรควินสำหรับรักษาโควิด-19[301]
ยา
แก้มีการสรุปการทดลองประสิทธิผลระยะที่ 2–4 ในโควิด-19 จำนวน 29 การทดลองในเดือนมีนาคม 2563 หรือมีกำหนดได้ผลลัพธ์มนเดือนเมษายนจากโรงพยาบาลในประเทศจีน[302][303] มีการทดลองทางคลินิกดำเนินอยู่กว่า 300 การทดลองในเดือนเมษายน 2563[103] การทดลองเจ็ดการทดลองกำลังประเมินผลการรักษาโรคมาลาเรียที่ได้รับอนุมัติแล้ว ตลอดจนการศึกษาเกี่ยวกับไฮดร็อกซีคลอโรควินหรือคลอโรควิน[303] ยาต้านไวรัสที่มีการเปลี่ยนวัตถุประสงค์ใหม่เป็นการวิจัยของจีนที่พบมากที่สุด โดยมีการทดลองยาเร็มเดสซิเวียระยะที่ 3 จำนวน 9 การทดลองในหลายประเทศที่มีกำหนดรายงานในปลายเดือนเมษายน[302][303] สารอื่นที่มีศักยภาพในการทดลอง ได้แก่ ยาขยายหลอดเลือด คอร์ติโคสเตียรอยด์ ภูมิคุ้มกันบำบัด กรดไลโออิก เบวาซิซูแมบ, และเอ็นไซม์แปลงแอนจิโอเทนซิน 2 สายผสม (recombinant ACE2)[303]
แนวร่วมการวิจัยคลินิกโควิด-19 มีเป้าหมายเพื่อ 1) อำนวยความสะดวกให้คณะกรรมการจริยธรรมและหน่วยงานกำกับระดับชาติทบทวนข้อเสนอการทดลองทางคลินิกอย่างรวดเร็ว 2) เร่งรัดการอนุมัติสารประกอบเพื่อการรักษาที่ได้รับการพิจารณา 3) รับประกันการวิเคราะห์ที่เป็นมาตรฐานและรวดเร็วของข้อมูลประสิทะผลและความปลอดภัยที่เกิดขึ้นใหม่ และ 4) อำนวยความสะดวกในการแบ่งปันผลการทดลองทางคลินิกก่อนตีพิมพ์[304][305] ณ เดือนเมษายน 2563 มีการทบทวนแบบพลวัตซึ่งการพัฒนาทางคลินิกสำหรับสารที่ได้รับการพิจารณาเป็นวัคซีนและยา โควิด-19 ของผู้สมัครอยู่ในขณะที่เมษายน 2563
ขณะนี้กำลังมีการประเมินยาต้านไวรัสที่มีอยู่หลายตัวสำหรับการรักษาโควิด-19[180] รวมถึงเรมเดซิเวียร์, คลอโรควินและไฮดร็อกซีคลอโรควิน, โลปินาเวียร์/ริโตนาเวียร์ และโลปินาเวียร์/ริโตนาเวียร์ร่วมกันอินเตอร์เฟียรอนบีตา[299][306] ในเดือนมีนาคม 2563 มีหลักฐานเบื้องต้นสำหรับประสิทธิผลของเรมเดซิเวียร์[307][308] พบอาการทางคลินิกดีขึ้นในผู้ป่วยที่ได้รับการรักษาด้วยเรมเดซิเวียร์ซึ่งเป็นการใช้อย่างการุณ (compassionate-use)[309] เรมเดซิเวียร์ยับยั้ง SARS-CoV-2 นอกกาย[310] กำลังมีการทดลองทางคลินิกระยะที่ 3 ในสหรัฐ ประเทศจีนและอิตาลี[180][302][311]
ในปี 2563 การทดลองหนึ่งพบว่าโลปินาเวียร์/ริโตนาเวียร์ไม่มีประสิทธิภาพในการรักษาโควิด-19 รุนแรง[312] นิทาโซซาไนด์ (Nitazoxanide) ได้รับคำแนะนำให้ศึกษาในกายต่อหลังแสดงว่ามีการยับยั้ง SARS-CoV-2 ความเข้มข้นต่ำ[310]
ณ วันที่ 3 เมษายน 2020 การทดลองประสิทธิภาพของการใช้ไฮดร็อกซีคลอโรควินเป็นการรักษาโควิด-19 ให้ผลลัพธ์ออกมาคละกัน[313][314] และการศึกษาหนึ่งยังแสดงว่าอัตราตายเพิ่มขึ้นร่วมกับมีผลข้างเคียงมากขึ้นด้วย[315][316] การศึกษาคลอโรควินและไฮดร็อกซีคลอโรควินทั้งที่ใช้ร่วมหรือไม่ใช้กับอะซิโทรมัยซินมีข้อจำกัดสำคัญที่ทำให้ชุมชนการแพทย์ไม่ยอมรับการบำบัดดังกล่าวโดยยอมให้มีการศึกษาเพิ่มเติม[103]
โอเซลทามิเวียร์ ไม่ยับยั้ง SARS-CoV-2 นอกกายและไม่มีบทบาทเท่าที่ทราบในการรักษาโควิด-19[103]
ผลลัพธ์การทดลองทางคลินิกขั้นต้นซึ่งศึกษาเดกซาเมทาโซนในสหราชอาณาจักรที่เปิดเผยในเดือนมิถุนายนแสดงว่าผู้ป่วยวิกฤตที่ต้องอาศัยเครื่องช่วยหายใจมีอัตราตายลดลงหนึ่งในสาม และผู้ป่วยที่ต้องรักษาด้วยอ็อกซืเจนมีอัตราตายลดลงหนึ่งในห้าในการทดลองแบบสุ่มโดยมีผู้ป่วย 11,500 คน และมีการรักษา 6 ชนิด[317]
การต้านพายุไซโตไคน์
แก้พายุไซโตไคน์อาจเป็นภาวะแทรกซ้อนในระยะหลังของโควิด-19 ที่รุนแรง มีหลักฐานว่าไฮดร็อกซีคลอโรควินมีคุณสมบัติต้านพายุไซโตไคน์[318]
โทซิลิซูแมบ (Tocilizumab) รวมอยู่ในแนวทางการรักษาโดยคณะกรรมการสุขภาพแห่งชาติของจีนหลังจากการศึกษาขนาดเล็กเสร็จสมบูรณ์[319][320] ขณะนี้อยู่ระหว่างการทดสอบแบบไม่สุ่มระดับชาติระยะที่ 2 ในประเทศอิตาลีหลังแสดงผลบวกในบุคคลที่ป่วยรุนแรง[321][322] เมื่อรวมกับการตรวจเลือดเฟอร์ริตินซีรัมเพื่อหาพายุไซโตไคน์ ตั้งใจให้ยาใช้โต้ตอบพายุไซโตไคน์ซึ่งเชื่อว่าเป็นสาเหตุตายของผู้ป่วยบางราย[323][324][325] FDA อนุมัติสารต้านตัวรับอินเตอร์ลิวคิน-6 โดยอาศัยการศึกษาผู้ป่วยย้อนหลังสำหรับการรักษากลุ่มอาการหลั่งไซโตไคน์ดื้อสเตียรอยด์ (steroid refractory cytokine release syndrome, CRS) ซึ่งมีการชักนำจากอีกสาเหตุหนึ่ง คือ การบำบัดยีน Chimeric antigen receptor T cell (CAR T cell) ในปี 2560[326] จวบจนปัจจุบันไม่มีหลักฐานแบบสุ่มและมีการควบคุมว่าโทซิลิซูแมบเป็นการรักษาที่มีประสิทธิภาพสำหรับ CRS การให้โทซิลิซูแมบเพื่อป้องกันโรคมีการแสดงแล้วว่าเพิ่มระดับ IL-6 ในซีรัมโดยทำให้ตัวรับ IL-6 อิ่มตัว, ขับ IL-6 ข้ามตัวกั้นระหว่างเลือดกับสมอง และทำให้พิษต่อระบบประสาทกำเริบโดยไม่มีผลต่ออุบัติการณ์ของ CRS[327]
Lenzilumab ซึ่งเป็นสารภูมิต้านทานโมโนโคลนต้าน GM-CSF มีการแสดงแล้วว่าช่วยป้องกันในแบบจำลอง เพื่อป้องกันในแบบจำลองหนูสำหรับ CRS และพิษต่อระบบประสาทที่เซลล์ CAR T ชักนำ และเป็นตัวเลือกรักษาที่เป็นไปได้เนื่องจากสังเกตพบการเพิ่มขึ้นของเซลล์ทีที่หลั่ง GM-CSF ผิดปกติในผู้ป่วยโควิด-19 ที่รับรักษาในโรงพยาบาล[328]
สถาบันไฟน์สตีนแห่งนอร์ทเวลเฮลท์ประกาศการศึกษาในเดือนมีนาคมเรื่อง "สารภูมิต้านทานของมนุษย์ซึ่งอาจป้องกันกัมมันตภาพ" ของ IL-6[329]
สารภูมิต้านทานรับมา
แก้การถ่ายโอนสารภูมิต้านทานที่ทำให้บริสุทธิ์และเข้มข้นที่ผลิตจากระบบภูมิตุ้มกันของบุคคลที่หายจากโควิด-19 แก่ผู้ที่ต้องการนั้นอยู่ระหว่างการสอบสวนใช้เป็นการให้ภูมิคุ้มกันรับมาที่ไม่ใช่วัคซีน[330] เคยมีการลองใช้ยุทธศาสตร์นี้กับโรคซาร์สแต่ผลลัพธ์ไม่ได้ข้อสรุป[330] การลบล้างฤทธิ์ของไวรัส (viral neutralization) เป็นกลไกการออกฤทธิ์ที่คาดไว้ว่าการบำบัดด้วยภูมิคุ้มกันรับมาจะช่วยป้องกัน SARS-CoV-2 อย่างไรก็ดี กลไกอื่นก็อาจเป็นไปได้ เช่น ความเป็นพิษต่อเซลล์ที่อาศัยสารภูมิคุ้มกัน (antibody-dependent cellular cytotoxicity) และฟาโกไซโทซิส[330] การรักษาด้วยสารภูมิต้านทานรูปแบบอื่น ๆ เช่น สารภูมิต้านทานโมโนโคลนที่ผลิตขึ้น กำลังอยู่ระหว่างการพัฒนา[330] การผลิตเซรุ่มระยะฟื้นโรคซึ่งประกอบด้วยส่วนที่เป็นของเหลวจากโลหิตของผู้ป่วยที่หายแล้วประกอบด้วยสารภูมิต้านทานที่จำเพาะกับไวรัส อาจเพิ่มขึ้นเพื่อให้ใช้งานได้เร็วขึ้น[331]
เชิงอรรถ
แก้อ้างอิง
แก้- ↑ 1.0 1.1 Chen N, Zhou M, Dong X, Qu J, Gong F, Han Y, และคณะ (February 2020). "Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study". Lancet. 395 (10223): 507–513. doi:10.1016/S0140-6736(20)30211-7. PMC 7135076. PMID 32007143.
- ↑ Han X, Cao Y, Jiang N, Chen Y, Alwalid O, Zhang X, และคณะ (March 2020). "Novel Coronavirus Pneumonia (COVID-19) Progression Course in 17 Discharged Patients: Comparison of Clinical and Thin-Section CT Features During Recovery". Clinical Infectious Diseases. doi:10.1093/cid/ciaa271. PMC 7184369. PMID 32227091.
- ↑ "Covid-19, n." Oxford English Dictionary. สืบค้นเมื่อ 15 April 2020.
- ↑ 4.0 4.1 4.2 "Interim Clinical Guidance for Management of Patients with Confirmed Coronavirus Disease (COVID-19)". U.S. Centers for Disease Control and Prevention (CDC). 6 April 2020. เก็บจากแหล่งเดิมเมื่อ 2 March 2020. สืบค้นเมื่อ 19 April 2020.
- ↑ 5.0 5.1 5.2 5.3 "Symptoms of Coronavirus". U.S. Centers for Disease Control and Prevention (CDC). 22 February 2021. เก็บจากแหล่งเดิมเมื่อ 4 March 2021. สืบค้นเมื่อ 4 March 2021.
- ↑ 6.00 6.01 6.02 6.03 6.04 6.05 6.06 6.07 6.08 6.09 6.10 6.11 6.12 6.13 6.14 "Q&A on coronaviruses (COVID-19)". World Health Organization (WHO). 17 April 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 14 May 2020. สืบค้นเมื่อ 14 May 2020.
- ↑ 7.0 7.1 Nussbaumer-Streit B, Mayr V, Dobrescu AI, Chapman A, Persad E, Klerings I, และคณะ (April 2020). "Quarantine alone or in combination with other public health measures to control COVID-19: a rapid review". The Cochrane Database of Systematic Reviews. 4: CD013574. doi:10.1002/14651858.CD013574. PMC 7141753. PMID 32267544.
- ↑ 8.0 8.1 "COVID-19 Dashboard by the Center for Systems Science and Engineering (CSSE) at Johns Hopkins University (JHU)". ArcGIS. Johns Hopkins University. สืบค้นเมื่อ 4 July 2021.
- ↑ ประกาศกระทรวงสาธารณสุข เรื่อง ชื่อและอาการสำคัญของโรคติดต่ออันตราย (ฉบับที่ 3) พ.ศ. 2563 (2563, 29 กุมภาพันธ์). ราชกิจจานุเบกษา. เล่ม 137 ตอนพิเศ 48 ง. หน้า 1.
- ↑ "Coronavirus disease 2019 (COVID-19)—Symptoms and causes". Mayo Clinic. สืบค้นเมื่อ 2020-04-14.
- ↑ Hui DS, I Azhar E, Madani TA, Ntoumi F, Kock R, Dar O, และคณะ (February 2020). "The continuing 2019-nCoV epidemic threat of novel coronaviruses to global health - The latest 2019 novel coronavirus outbreak in Wuhan, China". International Journal of Infectious Diseases. 91: 264–266. doi:10.1016/j.ijid.2020.01.009. PMC 7128332. PMID 31953166.
- ↑ 12.0 12.1 "WHO Director-General's opening remarks at the media briefing on COVID-19". World Health Organization (WHO) (Press release). 11 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 11 March 2020. สืบค้นเมื่อ 12 March 2020.
- ↑ อ้างอิงผิดพลาด: ป้ายระบุ
<ref>ไม่ถูกต้อง ไม่มีการกำหนดข้อความสำหรับอ้างอิงชื่อentuk-anosmia - ↑ 14.0 14.1 14.2 Grainger S. "ASCIA Position Statement: Specific Treatments for COVID-19". Australasian Society of Clinical Immunology and Allergy (ASCIA). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-06-16. สืบค้นเมื่อ 2 May 2020.
- ↑ Murthy S, Gomersall CD, Fowler RA (March 2020). "Care for Critically Ill Patients With COVID-19". JAMA. 323 (15): 1499. doi:10.1001/jama.2020.3633. PMID 32159735.
- ↑ Cascella M, Rajnik M, Cuomo A, Dulebohn SC, Di Napoli R (2020). "Features, Evaluation and Treatment Coronavirus (COVID-19)". StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 32150360. สืบค้นเมื่อ 18 March 2020.
- ↑ Bikdeli B, Madhavan MV, Jimenez D, Chuich T, Dreyfus I, Driggin E, และคณะ (April 2020). "COVID-19 and Thrombotic or Thromboembolic Disease: Implications for Prevention, Antithrombotic Therapy, and Follow-up". Journal of the American College of Cardiology. doi:10.1016/j.jacc.2020.04.031. PMC 7164881. PMID 32311448.
- ↑ Velavan TP, Meyer CG (March 2020). "The COVID-19 epidemic". Tropical Medicine & International Health. 25 (3): 278–280. doi:10.1111/tmi.13383. PMC 7169770. PMID 32052514.
- ↑ 19.0 19.1 19.2 19.3 19.4 19.5 19.6 19.7 "How COVID-19 Spreads". Centers for Disease Control and Prevention (CDC). 2 April 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ April 3, 2020. สืบค้นเมื่อ April 3, 2020.
- ↑ Bourouiba L (March 2020). "Turbulent Gas Clouds and Respiratory Pathogen Emissions: Potential Implications for Reducing Transmission of COVID-19". JAMA. doi:10.1001/jama.2020.4756. PMID 32215590.
- ↑ 21.00 21.01 21.02 21.03 21.04 21.05 21.06 21.07 21.08 21.09 21.10 "Q & A on COVID-19". European Centre for Disease Prevention and Control. สืบค้นเมื่อ 30 April 2020.
- ↑ 22.0 22.1 "Interim Guidelines for Collecting, Handling, and Testing Clinical Specimens from Persons for Coronavirus Disease 2019 (COVID-19)". Centers for Disease Control and Prevention (CDC). 11 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 4 March 2020. สืบค้นเมื่อ 26 March 2020.
- ↑ 23.0 23.1 23.2 23.3 23.4 Salehi S, Abedi A, Balakrishnan S, Gholamrezanezhad A (March 2020). "Coronavirus Disease 2019 (COVID-19): A Systematic Review of Imaging Findings in 919 Patients". AJR. American Journal of Roentgenology: 1–7. doi:10.2214/AJR.20.23034. PMID 32174129.
- ↑ 24.0 24.1 "ACR Recommendations for the use of Chest Radiography and Computed Tomography (CT) for Suspected COVID-19 Infection". American College of Radiology. 2020-03-22. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 28 March 2020.
- ↑ "Advice for public". World Health Organization (WHO). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 26 January 2020. สืบค้นเมื่อ 25 February 2020.
- ↑ "Guidance on social distancing for everyone in the UK". GOV.UK. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 24 March 2020. สืบค้นเมื่อ 25 March 2020.
- ↑ 27.0 27.1 Centers for Disease Control and Prevention (5 April 2020). "What to Do if You Are Sick". Centers for Disease Control and Prevention (CDC). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 14 February 2020. สืบค้นเมื่อ 24 April 2020.
- ↑ 28.0 28.1 "When and how to use masks". World Health Organization (WHO). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 7 March 2020. สืบค้นเมื่อ 24 April 2020.
- ↑ Feng S, Shen C, Xia N, Song W, Fan M, Cowling BJ (May 2020). "Rational use of face masks in the COVID-19 pandemic". The Lancet. Respiratory Medicine. 8 (5): 434–436. doi:10.1016/S2213-2600(20)30134-X. PMC 7118603. PMID 32203710.
- ↑ Tait R (2020-03-30). "Czechs get to work making masks after government decree". The Guardian. ISSN 0261-3077. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 30 March 2020. สืบค้นเมื่อ 2020-03-31.
- ↑ "How to Protect Yourself & Others". Centers for Disease Control and Prevention (CDC). 8 April 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 26 February 2020. สืบค้นเมื่อ 9 April 2020.
- ↑ "Statement on the second meeting of the International Health Regulations (2005) Emergency Committee regarding the outbreak of novel coronavirus (2019-nCoV)". World Health Organization (WHO). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 31 January 2020. สืบค้นเมื่อ 11 February 2020.
- ↑ Mahtani S, Berger M, O'Grady S, Iati M (6 February 2020). "Hundreds of evacuees to be held on bases in California; Hong Kong and Taiwan restrict travel from mainland China". The Washington Post. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 7 February 2020. สืบค้นเมื่อ 11 February 2020.
- ↑ "WHO Situation Report #87" (PDF). World Health Organization (WHO). 16 April 2020.
- ↑ Grant MC, Geoghegan L, Arbyn M, Mohammed Z, McGuinness L, Clarke EL, Wade RG (23 June 2020). "The prevalence of symptoms in 24,410 adults infected by the novel coronavirus (SARS-CoV-2; COVID-19): A systematic review and meta-analysis of 148 studies from 9 countries". PLOS ONE. 15 (6): e0234765. Bibcode:2020PLoSO..1534765G. doi:10.1371/journal.pone.0234765. PMC 7310678. PMID 32574165. S2CID 220046286.
- ↑ "Clinical characteristics of COVID-19". European Centre for Disease Prevention and Control. สืบค้นเมื่อ 29 December 2020.
- ↑ Paderno A, Mattavelli D, Rampinelli V, Grammatica A, Raffetti E, Tomasoni M, และคณะ (December 2020). "Olfactory and Gustatory Outcomes in COVID-19: A Prospective Evaluation in Nonhospitalized Subjects". Otolaryngology–Head and Neck Surgery. 163 (6): 1144–1149. doi:10.1177/0194599820939538. PMC 7331108. PMID 32600175.
- ↑ Chabot AB, Huntwork MP (September 2021). "Turmeric as a Possible Treatment for COVID-19-Induced Anosmia and Ageusia". Cureus. 13 (9): e17829. doi:10.7759/cureus.17829. PMC 8502749. PMID 34660038.
- ↑ Niazkar HR, Zibaee B, Nasimi A, Bahri N (July 2020). "The neurological manifestations of COVID-19: a review article". Neurological Sciences. 41 (7): 1667–1671. doi:10.1007/s10072-020-04486-3. PMC 7262683. PMID 32483687.
- ↑ Multiple sources:
- Oran DP, Topol EJ (January 2021). "The Proportion of SARS-CoV-2 Infections That Are Asymptomatic : A Systematic Review". Annals of Internal Medicine. 174 (5): 655–662. doi:10.7326/M20-6976. PMC 7839426. PMID 33481642.
- "Transmission of COVID-19". European Centre for Disease Prevention and Control. สืบค้นเมื่อ 6 December 2020.
- Nogrady B (November 2020). "What the data say about asymptomatic COVID infections". Nature. 587 (7835): 534–535. Bibcode:2020Natur.587..534N. doi:10.1038/d41586-020-03141-3. PMID 33214725.
- ↑ 41.0 41.1 Gao Z, Xu Y, Sun C, Wang X, Guo Y, Qiu S, Ma K (February 2021). "A systematic review of asymptomatic infections with COVID-19". Journal of Microbiology, Immunology, and Infection = Wei Mian Yu Gan Ran Za Zhi. 54 (1): 12–16. doi:10.1016/j.jmii.2020.05.001. ISSN 1684-1182. PMC 7227597. PMID 32425996.
- ↑ Oran, Daniel P., and Eric J. Topol. “Prevalence of Asymptomatic SARS-CoV-2 Infection : A Narrative Review.” Annals of Internal Medicine. vol. 173,5 (2020): 362-367. doi:10.7326/M20-3012 PMID 32491919 Retrieved 14 January 2021.
- ↑ Lai CC, Liu YH, Wang CY, Wang YH, Hsueh SC, Yen MY, และคณะ (June 2020). "Asymptomatic carrier state, acute respiratory disease, and pneumonia due to severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2): Facts and myths". Journal of Microbiology, Immunology, and Infection = Wei Mian Yu Gan Ran Za Zhi. 53 (3): 404–412. doi:10.1016/j.jmii.2020.02.012. PMC 7128959. PMID 32173241.
- ↑ 44.0 44.1 Furukawa NW, Brooks JT, Sobel J (July 2020). "Evidence Supporting Transmission of Severe Acute Respiratory Syndrome Coronavirus 2 While Presymptomatic or Asymptomatic". Emerging Infectious Diseases. 26 (7). doi:10.3201/eid2607.201595. PMC 7323549. PMID 32364890.
- ↑ 45.0 45.1 Gandhi RT, Lynch JB, Del Rio C (October 2020). "Mild or Moderate Covid-19". The New England Journal of Medicine. 383 (18): 1757–1766. doi:10.1056/NEJMcp2009249. PMID 32329974.
- ↑ Wiersinga WJ, Rhodes A, Cheng AC, Peacock SJ, Prescott HC (August 2020). "Pathophysiology, Transmission, Diagnosis, and Treatment of Coronavirus Disease 2019 (COVID-19): A Review". JAMA. 324 (8): 782–793. doi:10.1001/jama.2020.12839. PMID 32648899. S2CID 220465311.
- ↑ "Half of young adults with COVID-19 have persistent symptoms after 6 months". medicalxpress.com. สืบค้นเมื่อ 10 July 2021.
- ↑ Blomberg B, Mohn KG, Brokstad KA, Zhou F, Linchausen DW, Hansen BA, และคณะ (June 2021). "Long COVID in a prospective cohort of home-isolated patients". Nature Medicine. 27 (9): 1607–1613. doi:10.1038/s41591-021-01433-3. PMC 8440190. PMID 34163090. S2CID 235625772.
- ↑ CDC (11 February 2020). "COVID-19 and Your Health". Centers for Disease Control and Prevention. สืบค้นเมื่อ 23 January 2021.
- ↑ "Getting a handle on asymptomatic SARS-CoV-2 infection | Scripps Research". www.scripps.edu (ภาษาอังกฤษ). สืบค้นเมื่อ 2020-05-16.
- ↑ "New coronavirus stable for hours on surfaces". National Institutes of Health. 17 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 23 March 2020. สืบค้นเมื่อ 30 April 2020.
- ↑ 52.0 52.1 To KK, Tsang OT, Chik-Yan Yip C, Chan KH, Wu TC, Chan JM, และคณะ (February 2020). "Consistent detection of 2019 novel coronavirus in saliva". Clinical Infectious Diseases. Oxford University Press. doi:10.1093/cid/ciaa149. PMC 7108139. PMID 32047895.
- ↑ "COVID-19 and Our Communities -ACON – We are a New South Wales based health promotion organisation specialising in HIV prevention, HIV support and lesbian, gay, bisexual, transgender and intersex (LGBTI) health". Acon.org.au. สืบค้นเมื่อ 2020-04-29.
- ↑ "Sex and Coronavirus Disease 2019 (COVID-19)" (PDF). nyc.gov. 27 March 2020. สืบค้นเมื่อ 29 April 2020.
- ↑ Tran K, Cimon K, Severn M, Pessoa-Silva CL, Conly J (2012). "Aerosol generating procedures and risk of transmission of acute respiratory infections to healthcare workers: a systematic review". PLOS ONE. 7 (4): e35797. Bibcode:2012PLoSO...735797T. doi:10.1371/journal.pone.0035797. PMC 3338532. PMID 22563403.
- ↑ "Novel Coronavirus - Information for Clinicians" (PDF). Australian Government Dept of Health.
- ↑ "Outbreak of severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2): increased transmission beyond China—fourth update" (PDF). European Centre for Disease Prevention and Control. 14 February 2020. สืบค้นเมื่อ 8 March 2020.
- ↑ Zhu N, Zhang D, Wang W, Li X, Yang B, Song J, และคณะ (February 2020). "A Novel Coronavirus from Patients with Pneumonia in China, 2019". The New England Journal of Medicine. 382 (8): 727–733. doi:10.1056/NEJMoa2001017. PMC 7092803. PMID 31978945.
- ↑ 59.0 59.1 59.2 Report of the WHO-China Joint Mission on Coronavirus Disease 2019 (COVID-19) (PDF) (Report). World Health Organization (WHO). February 2020. เก็บ (PDF)จากแหล่งเดิมเมื่อ 29 February 2020. สืบค้นเมื่อ 21 March 2020.
- ↑ Cyranoski D (March 2020). "Mystery deepens over animal source of coronavirus". Nature. 579 (7797): 18–19. Bibcode:2020Natur.579...18C. doi:10.1038/d41586-020-00548-w. PMID 32127703.
- ↑ "Emerging SARS-CoV-2 Variants". Centers for Disease Control and Prevention (ภาษาอังกฤษแบบอเมริกัน). 30 December 2020. สืบค้นเมื่อ 30 December 2020.
- ↑ "Implications of Emerging SARS-CoV-2 Variant VOC 202012/01 in the UK". Centers for Disease Control and Prevention (ภาษาอังกฤษแบบอเมริกัน). 29 December 2020. สืบค้นเมื่อ 30 December 2020.
- ↑ Verdecchia, Paolo; Cavallini, Claudio; Spanevello, Antonio; Angeli, Fabio (12 April 2020). "The pivotal link between ACE2 deficiency and SARS-CoV-2 infection". European Journal of Internal Medicine. doi:10.1016/j.ejim.2020.04.037. PMC 7167588. PMID 32336612.
- ↑ Letko M, Marzi A, Munster V (April 2020). "Functional assessment of cell entry and receptor usage for SARS-CoV-2 and other lineage B betacoronaviruses". Nature Microbiology. 5 (4): 562–569. doi:10.1038/s41564-020-0688-y. PMC 7095430. PMID 32094589.
- ↑ Gurwitz D (March 2020). "Angiotensin receptor blockers as tentative SARS-CoV-2 therapeutics". Drug Development Research. doi:10.1002/ddr.21656. PMC 7228359. PMID 32129518.
- ↑ Li YC, Bai WZ, Hashikawa T (February 2020). "The neuroinvasive potential of SARS-CoV2 may play a role in the respiratory failure of COVID-19 patients". Journal of Medical Virology. 92 (6): 552–555. doi:10.1002/jmv.25728. PMC 7228394. PMID 32104915.
- ↑ Gu J, Han B, Wang J (May 2020). "COVID-19: Gastrointestinal Manifestations and Potential Fecal-Oral Transmission". Gastroenterology. 158 (6): 1518–1519. doi:10.1053/j.gastro.2020.02.054. PMC 7130192. PMID 32142785.
- ↑ 68.0 68.1 Zheng YY, Ma YT, Zhang JY, Xie X (May 2020). "COVID-19 and the cardiovascular system". Nature Reviews. Cardiology. 17 (5): 259–260. doi:10.1038/s41569-020-0360-5. PMC 7095524. PMID 32139904.
- ↑ 69.0 69.1 Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, และคณะ (February 2020). "Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China". Lancet. 395 (10223): 497–506. doi:10.1016/S0140-6736(20)30183-5. PMC 7159299. PMID 31986264.
- ↑ Coronavirus: Kidney Damage Caused by COVID-19, Johns Hopkins Medicine, C. John Sperati, updated 14 May 2020.
- ↑ Zhang C, Wu Z, Li JW, Zhao H, Wang GQ (March 2020). "The cytokine release syndrome (CRS) of severe COVID-19 and Interleukin-6 receptor (IL-6R) antagonist Tocilizumab may be the key to reduce the mortality". International Journal of Antimicrobial Agents: 105954. doi:10.1016/j.ijantimicag.2020.105954. PMC 7118634. PMID 32234467.
- ↑ "CDC Tests for 2019-nCoV". Centers for Disease Control and Prevention (CDC). 5 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 14 February 2020. สืบค้นเมื่อ 12 February 2020.
- ↑ "Laboratory testing for 2019 novel coronavirus (2019-nCoV) in suspected human cases". World Health Organization (WHO). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 17 March 2020. สืบค้นเมื่อ 13 March 2020.
- ↑ "2019 Novel Coronavirus (2019-nCoV) Situation Summary". Centers for Disease Control and Prevention. 30 January 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 26 January 2020. สืบค้นเมื่อ 30 January 2020.
- ↑ "Real-Time RT-PCR Panel for Detection 2019-nCoV". Centers for Disease Control and Prevention. 29 January 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 30 January 2020. สืบค้นเมื่อ 1 February 2020.
- ↑ "Curetis Group Company Ares Genetics and BGI Group Collaborate to Offer Next-Generation Sequencing and PCR-based Coronavirus (2019-nCoV) Testing in Europe". GlobeNewswire News Room. 30 January 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 31 January 2020. สืบค้นเมื่อ 1 February 2020.
- ↑ Brueck H (30 January 2020). "There's only one way to know if you have the coronavirus, and it involves machines full of spit and mucus". Business Insider. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 1 February 2020. สืบค้นเมื่อ 1 February 2020.
- ↑ "Laboratory testing for 2019 novel coronavirus (2019-nCoV) in suspected human cases". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 21 February 2020. สืบค้นเมื่อ 26 February 2020.
- ↑ Petherick A (April 2020). "Developing antibody tests for SARS-CoV-2". Lancet. 395 (10230): 1101–1102. doi:10.1016/s0140-6736(20)30788-1. PMID 32247384.
- ↑ Vogel G (March 2020). "New blood tests for antibodies could show true scale of coronavirus pandemic". Science. doi:10.1126/science.abb8028.
- ↑ Pang J, Wang MX, Ang IY, Tan SH, Lewis RF, Chen JI, และคณะ (February 2020). "Potential Rapid Diagnostics, Vaccine and Therapeutics for 2019 Novel Coronavirus (2019-nCoV): A Systematic Review". Journal of Clinical Medicine. 9 (3): 623. doi:10.3390/jcm9030623. PMC 7141113. PMID 32110875.
- ↑ AFP News Agency (11 April 2020). "How false negatives are complicating COVID-19 testing". Al Jazeera website Retrieved 12 April 2020.
- ↑ "Coronavirus (COVID-19) Update: FDA Issues first Emergency Use Authorization for Point of Care Diagnostic" (Press release). FDA. 21 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 21 March 2020. สืบค้นเมื่อ 22 March 2020.
- ↑ Jin YH, Cai L, Cheng ZS, Cheng H, Deng T, Fan YP, และคณะ (February 2020). "A rapid advice guideline for the diagnosis and treatment of 2019 novel coronavirus (2019-nCoV) infected pneumonia (standard version)". Military Medical Research. 7 (1): 4. doi:10.1186/s40779-020-0233-6. PMC 7003341. PMID 32029004.
- ↑ Lee EY, Ng MY, Khong PL (April 2020). "COVID-19 pneumonia: what has CT taught us?". The Lancet. Infectious Diseases. 20 (4): 384–385. doi:10.1016/S1473-3099(20)30134-1. PMC 7128449. PMID 32105641. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 8 March 2020. สืบค้นเมื่อ 13 March 2020.
- ↑ "ICD-10 Version:2019". World Health Organization. 2019. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 31 March 2020. สืบค้นเมื่อ 31 March 2020.
U07.2—COVID-19, virus not identified—COVID-19 NOS—Use this code when COVID-19 is diagnosed clinically or epidemiologically but laboratory testing is inconclusive or not available. Use additional code, if desired, to identify pneumonia or other manifestations
- ↑ Hanley B, Lucas SB, Youd E, Swift B, Osborn M (May 2020). "Autopsy in suspected COVID-19 cases". Journal of Clinical Pathology. 73 (5): 239–242. doi:10.1136/jclinpath-2020-206522. PMID 32198191.
- ↑ Yao XH, Li TY, He ZC, Ping YF, Liu HW, Yu SC, และคณะ (March 2020). "[A pathological report of three COVID-19 cases by minimally invasive autopsies]". Zhonghua Bing Li Xue Za Zhi = Chinese Journal of Pathology (ภาษาจีน). 49 (5): 411–417. doi:10.3760/cma.j.cn112151-20200312-00193. PMID 32172546.
- ↑ Giani M, Seminati D, Lucchini A, Foti G, Pagni F (May 2020). "Exuberant Plasmocytosis in Bronchoalveolar Lavage Specimen of the First Patient Requiring Extracorporeal Membrane Oxygenation for SARS-CoV-2 in Europe". Journal of Thoracic Oncology. 15 (5): e65–e66. doi:10.1016/j.jtho.2020.03.008. PMC 7118681. PMID 32194247.
- ↑ Lillicrap D (April 2020). "Disseminated intravascular coagulation in patients with 2019-nCoV pneumonia". Journal of Thrombosis and Haemostasis. 18 (4): 786–787. doi:10.1111/jth.14781. PMC 7166410. PMID 32212240.
- ↑ Mitra A, Dwyre DM, Schivo M, Thompson GR, Cohen SH, Ku N, Graff JP (March 2020). "Leukoerythroblastic reaction in a patient with COVID-19 infection". American Journal of Hematology. doi:10.1002/ajh.25793. PMC 7228283. PMID 32212392.
- ↑ Wiles S (9 March 2020). "The three phases of Covid-19—and how we can make it manageable". The Spinoff. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 27 March 2020. สืบค้นเมื่อ 9 March 2020.
- ↑ 93.0 93.1 93.2 93.3 Anderson RM, Heesterbeek H, Klinkenberg D, Hollingsworth TD (March 2020). "How will country-based mitigation measures influence the course of the COVID-19 epidemic?". Lancet. 395 (10228): 931–934. doi:10.1016/S0140-6736(20)30567-5. PMC 7158572. PMID 32164834.
A key issue for epidemiologists is helping policy makers decide the main objectives of mitigation—e.g. minimising morbidity and associated mortality, avoiding an epidemic peak that overwhelms health-care services, keeping the effects on the economy within manageable levels, and flattening the epidemic curve to wait for vaccine development and manufacture on scale and antiviral drug therapies.
- ↑ Barclay E (10 March 2020). "How canceled events and self-quarantines save lives, in one chart". Vox. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 12 March 2020. สืบค้นเมื่อ 12 March 2020.
- ↑ Barclay E, Scott D, Animashaun A (7 April 2020). "The US doesn't just need to flatten the curve. It needs to "raise the line."". Vox. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 7 April 2020.
- ↑ 96.0 96.1 Wiles S (14 March 2020). "After 'Flatten the Curve', we must now 'Stop the Spread'. Here's what that means". The Spinoff. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 26 March 2020. สืบค้นเมื่อ 13 March 2020.
- ↑ 97.0 97.1 97.2 97.3 [[Centers for Disease Control and Prevention]|Centers for Disease Control and Prevention]] (3 February 2020). "Coronavirus Disease 2019 (COVID-19): Prevention & Treatment". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 15 December 2019. สืบค้นเมื่อ 10 February 2020.
- ↑ World Health Organization. "Advice for Public". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 26 January 2020. สืบค้นเมื่อ 10 February 2020.
- ↑ "My Hand-Washing Song: Readers Offer Lyrics For A 20-Second Scrub". NPR.org. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 20 March 2020. สืบค้นเมื่อ 20 March 2020.
- ↑ 100.0 100.1 "Recommendation Regarding the Use of Cloth Face Coverings, Especially in Areas of Significant Community-Based Transmission". Centers for Disease Control and Prevention (CDC). 11 February 2020. สืบค้นเมื่อ 17 April 2020.
- ↑ Maragakis LL. "Coronavirus, Social Distancing and Self Quarantine". www.hopkinsmedicine.org. Johns Hopkins University. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 18 March 2020. สืบค้นเมื่อ 18 March 2020.
- ↑ Parker-Pope T (19 March 2020). "Deciding How Much Distance You Should Keep". The New York Times. ISSN 0362-4331. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 20 March 2020. สืบค้นเมื่อ 20 March 2020.
- ↑ 103.0 103.1 103.2 103.3 103.4 Sanders JM, Monogue ML, Jodlowski TZ, Cutrell JB (April 2020). "Pharmacologic Treatments for Coronavirus Disease 2019 (COVID-19): A Review". JAMA. doi:10.1001/jama.2020.6019. PMID 32282022.
- ↑ Systrom K, Krieger M, O'Rourke R, Stein R, Dellaert F, Lerer A (11 April 2020). "Rt Covid-19". rt.live. สืบค้นเมื่อ 19 April 2020. Based on Bettencourt LM, Ribeiro RM (May 2008). "Real time bayesian estimation of the epidemic potential of emerging infectious diseases". PloS One. 3 (5): e2185. Bibcode:2008PLoSO...3.2185B. doi:10.1371/journal.pone.0002185. PMC 2366072. PMID 18478118.
- ↑ Grenfell R, Drew T (17 February 2020). "Here's Why It's Taking So Long to Develop a Vaccine for the New Coronavirus". Science Alert. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 28 February 2020. สืบค้นเมื่อ 26 February 2020.
- ↑ "When and how to use masks". World Health Organization (WHO). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 7 March 2020. สืบค้นเมื่อ 8 March 2020.
- ↑ Staff (8 April 2020). "Using face masks in the community—Technical Report" (PDF). ECDC.
- ↑ About Cloth Face Coverings, CDC, Last Reviewed: 22 May 2020.
- ↑ "For different groups of people: how to choose masks". NHC.gov.cn. National Health Commission of the People's Republic of China. 7 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-04-05. สืบค้นเมื่อ 22 March 2020.
Disposable medical masks: Recommended for: · People in crowded places · Indoor working environment with a relatively dense population · People going to medical institutions · Children in kindergarten and students at school gathering to study and do other activities
- ↑ "Prevention of Coronavirus Disease 2019 (COVID-19)" (PDF). Centre for Health Protection. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 21 March 2020. สืบค้นเมื่อ 22 March 2020.
Wear a surgical mask when taking public transport or staying in crowded places.
- ↑ Staff (11 April 2020). "Spain officially recommends face mask use". Gazette Life. สืบค้นเมื่อ 20 April 2020.
- ↑ Giuffrida A, Beaumont P (5 April 2020). "Lombardy insists on face masks outside homes to stop Covid-19". The Guardian. ISSN 0261-3077. สืบค้นเมื่อ 20 April 2020.
- ↑ "Russian sanitary watchdog chief supports regions binding people to wear face masks". Tass. 1 May 2020. สืบค้นเมื่อ 3 May 2020.
- ↑ "Coronavirus Disease 2019 (COVID-19)—Prevention & Treatment". Centers for Disease Control and Prevention (CDC). U.S. Department of Health & Human Services. 10 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 11 March 2020. สืบค้นเมื่อ 11 March 2020.
- ↑ "WHO-recommended handrub formulations". WHO Guidelines on Hand Hygiene in Health Care: First Global Patient Safety Challenge Clean Care Is Safer Care. World Health Organization. 19 March 2009. สืบค้นเมื่อ 19 March 2020.
- ↑ Li, YD; Chi, WY; Su, JH; Ferrall, L; Hung, CF; Wu, TC (December 2020). "Coronavirus vaccine development: from SARS and MERS to COVID-19". Journal of Biomedical Science. 27 (1): 104. doi:10.1186/s12929-020-00695-2. PMC 7749790. PMID 33341119.
- ↑ Padilla, TB (2021-02-24). "No one is safe unless everyone is safe". BusinessWorld. สืบค้นเมื่อ 2021-02-24.
- ↑ Vergano, Dan (2021-06-05). "COVID-19 Vaccines Work Way Better Than We Had Ever Expected. Scientists Are Still Figuring Out Why". BuzzFeed News. สืบค้นเมื่อ 2021-06-24.
- ↑ 119.0 119.1 "COVID-19 vaccine development pipeline (Refresh URL to update)". Vaccine Centre, London School of Hygiene and Tropical Medicine. 2021-07-12.
- ↑ "Approved Vaccines". COVID 19 Vaccine Tracker, McGill University. 2021-07-12.
- ↑ Beaumont, Peter (2020-11-18). "Covid-19 vaccine: who are countries prioritising for first doses?". The Guardian. ISSN 0261-3077. สืบค้นเมื่อ 2020-12-26.
- ↑ Plotkin, Stanley A.; Halsey, Neal (January 2021). "Accelerate COVID-19 Vaccine Rollout by Delaying the Second Dose of mRNA Vaccines". Clinical Infectious Diseases. doi:10.1093/cid/ciab068. PMC 7929065. PMID 33502467.
- ↑ Epperly, David (January 2021). "Evidence For COVID-19 Vaccine Deferred Dose 2 Boost Timing". SSRN 3760833.
- ↑ Wang, X (February 2021). "Safety and Efficacy of the BNT162b2 mRNA Covid-19 Vaccine". N Engl J Med (letter). 384 (11): 1576–78. doi:10.1056/NEJMc2036242. PMID 33596350.
- ↑ "More Evidence: Evidence For COVID-19 Vaccine Deferred Dose 2 Boost Timing". ReallyCorrect.com. 2021-05-25.
- ↑ "Coronavirus (COVID-19) Vaccinations". Our World in Data.
- ↑ "Which companies will likely produce the most COVID-19 vaccine in 2021?". Pharmaceutical Processing World (ภาษาอังกฤษแบบอเมริกัน). 2021-02-05. สืบค้นเมื่อ 2021-03-01.
- ↑
"China can hit 500-mln-dose annual capacity of CanSinoBIO COVID-19 vaccine this year". ca.sports.yahoo.com (ภาษาอังกฤษแบบแคนาดา). สืบค้นเมื่อ 2021-03-01.
{{cite web}}: CS1 maint: url-status (ลิงก์) - ↑ 129.0 129.1 Mullard, Asher (2020). "How COVID vaccines are being divvied up around the world". Nature. doi:10.1038/d41586-020-03370-6. ISSN 0028-0836.
- ↑ 130.0 130.1 130.2 So, Anthony D; Woo, Joshua (2020-12-15). "Reserving coronavirus disease 2019 vaccines for global access: cross sectional analysis". BMJ: m4750. doi:10.1136/bmj.m4750. ISSN 1756-1833.
- ↑ 131.0 131.1 CDC (11 February 2020). "Scientific Brief: SARS-CoV-2 Transmission". Centers for Disease Control and Prevention (ภาษาอังกฤษแบบอเมริกัน). สืบค้นเมื่อ 10 May 2021.
{{cite web}}: CS1 maint: url-status (ลิงก์) - ↑ "Transmission of COVID-19". www.ecdc.europa.eu. 7 September 2020. สืบค้นเมื่อ 14 October 2020.
- ↑ National Center for Immunization and Respiratory Diseases (NCIRD) (9 July 2020). "COVID-19 Employer Information for Office Buildings". U.S. Centers for Disease Control and Prevention (CDC). สืบค้นเมื่อ 9 July 2020.
- ↑ World Health Organization (29 October 2020). WHO's Science in 5 on COVID-19 – Ventilation. สืบค้นเมื่อ 2 November 2020 – โดยทาง YouTube.
- ↑ Somsen GA, van Rijn C, Kooij S, Bem RA, Bonn D (July 2020). "Small droplet aerosols in poorly ventilated spaces and SARS-CoV-2 transmission". The Lancet. Respiratory Medicine. Elsesier. 8 (7): 658–659. doi:10.1016/S2213-2600(20)30245-9. PMC 7255254. PMID 32473123.
- ↑ 136.0 136.1 Fisher D, Heymann D (February 2020). "Q&A: The novel coronavirus outbreak causing COVID-19". BMC Medicine. 18 (1): 57. doi:10.1186/s12916-020-01533-w. PMC 7047369. PMID 32106852.
- ↑ Liu K, Fang YY, Deng Y, Liu W, Wang MF, Ma JP, และคณะ (May 2020). "Clinical characteristics of novel coronavirus cases in tertiary hospitals in Hubei Province". Chinese Medical Journal. 133 (9): 1025–1031. doi:10.1097/CM9.0000000000000744. PMC 7147277. PMID 32044814.
- ↑ Wang T, Du Z, Zhu F, Cao Z, An Y, Gao Y, Jiang B (March 2020). "Comorbidities and multi-organ injuries in the treatment of COVID-19". Lancet. Elsevier BV. 395 (10228): e52. doi:10.1016/s0140-6736(20)30558-4. PMID 32171074.
- ↑ 139.0 139.1 Guan WJ, Ni ZY, Hu Y, Liang WH, Ou CQ, He JX, และคณะ (April 2020). "Clinical Characteristics of Coronavirus Disease 2019 in China". The New England Journal of Medicine. Massachusetts Medical Society. 382 (18): 1708–1720. doi:10.1056/nejmoa2002032. PMC 7092819. PMID 32109013.
- ↑ Henry BM (April 2020). "COVID-19, ECMO, and lymphopenia: a word of caution". The Lancet. Respiratory Medicine. Elsevier BV. 8 (4): e24. doi:10.1016/s2213-2600(20)30119-3. PMC 7118650. PMID 32178774.
- ↑ Wang Y, Wang Y, Chen Y, Qin Q (March 2020). "Unique epidemiological and clinical features of the emerging 2019 novel coronavirus pneumonia (COVID-19) implicate special control measures". Journal of Medical Virology. n/a (n/a): 568–576. doi:10.1002/jmv.25748. PMC 7228347. PMID 32134116.
- ↑ 142.0 142.1 142.2 "COVID-19 Treatment Guidelines". www.nih.gov. National Institutes of Health. สืบค้นเมื่อ 21 April 2020.
- ↑ Cheng ZJ, Shan J (April 2020). "2019 Novel coronavirus: where we are and what we know". Infection. 48 (2): 155–163. doi:10.1007/s15010-020-01401-y. PMC 7095345. PMID 32072569.
- ↑ "Clinical management of severe acute respiratory infection when novel coronavirus (nCoV) infection is suspected". World Health Organization (WHO). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 31 January 2020. สืบค้นเมื่อ 13 February 2020.
- ↑ Farkas J (March 2020). COVID-19—The Internet Book of Critical Care (Reference manual). USA: EMCrit. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (digital)เมื่อ 11 March 2020. สืบค้นเมื่อ 13 March 2020.
- ↑ "COVID19—Resources for Health Care Professionals". Penn Libraries. 11 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 14 March 2020. สืบค้นเมื่อ 13 March 2020.
- ↑ Day M (March 2020). "Covid-19: ibuprofen should not be used for managing symptoms, say doctors and scientists". BMJ. 368: m1086. doi:10.1136/bmj.m1086. PMID 32184201. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 19 March 2020. สืบค้นเมื่อ 18 March 2020.
- ↑ "Self-isolation advice—Coronavirus (COVID-19)". National Health Service (United Kingdom). 28 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 28 March 2020. สืบค้นเมื่อ 27 March 2020.
- ↑ Godoy M (18 March 2020). "Concerned About Taking Ibuprofen For Coronavirus Symptoms? Here's What Experts Say". NPR. สืบค้นเมื่อ 8 April 2020.
- ↑ AFP (19 March 2020). "Updated: WHO Now Doesn't Recommend Avoiding Ibuprofen For COVID-19 Symptoms". ScienceAlert. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 18 March 2020. สืบค้นเมื่อ 19 March 2020.
- ↑ Research, Center for Drug Evaluation and (19 March 2020). "FDA advises patients on use of non-steroidal anti-inflammatory drugs (NSAIDs) for COVID-19". Drug Safety and Availability. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 27 March 2020. สืบค้นเมื่อ 27 March 2020.
- ↑ "Patients taking ACE-i and ARBs who contract COVID-19 should continue treatment, unless otherwise advised by their physician". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 21 March 2020. สืบค้นเมื่อ 21 March 2020.
- ↑ "Patients taking ACE-i and ARBs who contract COVID-19 should continue treatment, unless otherwise advised by their physician". American Heart Association (Press release). 17 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 24 March 2020. สืบค้นเมื่อ 25 March 2020.
- ↑ de Simone G. "Position Statement of the ESC Council on Hypertension on ACE-Inhibitors and Angiotensin Receptor Blockers". Council on Hypertension of the European Society of Cardiology. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 24 March 2020. สืบค้นเมื่อ 24 March 2020.
- ↑ "New Evidence Concerning Safety of ACE Inhibitors, ARBs in COVID-19". Pharmacy Times. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-10-11. สืบค้นเมื่อ 2 May 2020.
- ↑ Vetter P, Eckerle I, Kaiser L (February 2020). "Covid-19: a puzzle with many missing pieces". BMJ. 368: m627. doi:10.1136/bmj.m627. PMID 32075791.
- ↑ "Novel Coronavirus—COVID-19: What Emergency Clinicians Need to Know". www.ebmedicine.net. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 14 March 2020. สืบค้นเมื่อ 9 March 2020.
- ↑ Klok FA, Kruip MJ, van der Meer NJ, Arbous MS, Gommers DA, Kant KM, และคณะ (April 2020). "Incidence of thrombotic complications in critically ill ICU patients with COVID-19". Thrombosis Research. doi:10.1016/j.thromres.2020.04.013. PMC 7146714. PMID 32291094.
- ↑ Tang N, Bai H, Chen X, Gong J, Li D, Sun Z (May 2020). "Anticoagulant treatment is associated with decreased mortality in severe coronavirus disease 2019 patients with coagulopathy". Journal of Thrombosis and Haemostasis. 18 (5): 1094–1099. doi:10.1111/jth.14817. PMID 32220112.
- ↑ Cheung JC, Ho LT, Cheng JV, Cham EY, Lam KN (April 2020). "Staff safety during emergency airway management for COVID-19 in Hong Kong". The Lancet. Respiratory Medicine. 8 (4): e19. doi:10.1016/s2213-2600(20)30084-9. PMC 7128208. PMID 32105633.
- ↑ "What healthcare personnel should know about caring for patients with confirmed or possible coronavirus disease 2" (PDF). Centers for Disease Control and Prevention (CDC). 12 March 2020. สืบค้นเมื่อ 31 March 2020.
- ↑ "Coronavirus Disease 2019 (COVID-19)". Centers for Disease Control and Prevention (CDC). 11 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 4 March 2020. สืบค้นเมื่อ 11 March 2020.
- ↑ "Coronavirus Disease 2019 (COVID-19)". Centers for Disease Control and Prevention (CDC). 11 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 4 March 2020. สืบค้นเมื่อ 8 March 2020.
- ↑ "Interim Infection Prevention and Control Recommendations for Patients with Suspected or Confirmed Coronavirus Disease 2019 (COVID-19) in Healthcare Settings". Centers for Disease Control and Prevention (CDC). 11 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 4 March 2020. สืบค้นเมื่อ 25 March 2020.
- ↑ "Coronavirus Disease 2019 (COVID-19) Frequently Asked Questions". Food and Drug Administration.
- ↑ "Strategies for Optimizing the Supply of Facemasks". Centers for Disease Control and Prevention (CDC). 11 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 23 March 2020. สืบค้นเมื่อ 23 March 2020.
- ↑ 167.0 167.1 167.2 Murthy S, Gomersall CD, Fowler RA (March 2020). "Care for Critically Ill Patients With COVID-19". JAMA. 323 (15): 1499. doi:10.1001/jama.2020.3633. PMID 32159735. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 18 March 2020. สืบค้นเมื่อ 18 March 2020.
- ↑ World Health Organization (28 January 2020). "Clinical management of severe acute respiratory infection when novel coronavirus (2019-nCoV) infection is suspected" (PDF). คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 26 February 2020. สืบค้นเมื่อ 18 March 2020.
- ↑ Wang K, Zhao W, Li J, Shu W, Duan J (March 2020). "The experience of high-flow nasal cannula in hospitalized patients with 2019 novel coronavirus-infected pneumonia in two hospitals of Chongqing, China". Annals of Intensive Care. 10 (1): 37. doi:10.1186/s13613-020-00653-z. PMC 7104710. PMID 32232685.
- ↑ McEnery T, Gough C, Costello RW (April 2020). "COVID-19: Respiratory support outside the intensive care unit". The Lancet. Respiratory Medicine. doi:10.1016/S2213-2600(20)30176-4. PMC 7146718. PMID 32278367.
- ↑ Ferguson NM, Laydon D, Nedjati-Gilani G, Imai N, Ainslie K, Baguelin M (16 March 2020). Report 9: Impact of non-pharmaceutical interventions (NPIs) to reduce COVID19 mortality and healthcare demand (Report). Imperial College London. Table 1. doi:10.25561/77482. hdl:20.1000/100. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 21 March 2020. สืบค้นเมื่อ 25 March 2020.
- ↑ 172.0 172.1 Scott, Dylan (16 March 2020). "Coronavirus is exposing all of the weaknesses in the US health system High health care costs and low medical capacity made the US uniquely vulnerable to the coronavirus". Vox. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 18 March 2020. สืบค้นเมื่อ 18 March 2020.
- ↑ 173.0 173.1 Matthay MA, Aldrich JM, Gotts JE (May 2020). "Treatment for severe acute respiratory distress syndrome from COVID-19". The Lancet. Respiratory Medicine. 8 (5): 433–434. doi:10.1016/S2213-2600(20)30127-2. PMC 7118607. PMID 32203709.
- ↑ Briel M, Meade M, Mercat A, Brower RG, Talmor D, Walter SD, และคณะ (March 2010). "Higher vs lower positive end-expiratory pressure in patients with acute lung injury and acute respiratory distress syndrome: systematic review and meta-analysis". JAMA. 303 (9): 865–73. doi:10.1001/jama.2010.218. PMID 20197533.
- ↑ Diaz R, Heller D (2020). Barotrauma And Mechanical Ventilation. StatPearls. StatPearls Publishing. PMID 31424810.
- ↑ "Chinese doctors using plasma therapy on coronavirus, WHO says 'very valid' approach". Reuters. 17 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 4 March 2020. สืบค้นเมื่อ 19 March 2020.
- ↑ Steenhuysen J, Kelland K (24 January 2020). "With Wuhan virus genetic code in hand, scientists begin work on a vaccine". Reuters. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 25 January 2020. สืบค้นเมื่อ 25 January 2020.
- ↑ Duddu P (19 February 2020). "Coronavirus outbreak: Vaccines/drugs in the pipeline for Covid-19". clinicaltrialsarena.com. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 19 February 2020.
- ↑ Lu H (March 2020). "Drug treatment options for the 2019-new coronavirus (2019-nCoV)". Bioscience Trends. 14 (1): 69–71. doi:10.5582/bst.2020.01020. PMID 31996494.
- ↑ 180.0 180.1 180.2 180.3 Li G, De Clercq E (March 2020). "Therapeutic options for the 2019 novel coronavirus (2019-nCoV)". Nature Reviews. Drug Discovery. 19 (3): 149–150. doi:10.1038/d41573-020-00016-0. PMID 32127666.
- ↑ Nebehay S, Kelland K, Liu R (5 February 2020). "WHO: 'no known effective' treatments for new coronavirus". Thomson Reuters. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 5 February 2020. สืบค้นเมื่อ 5 February 2020.
- ↑ "Blood plasma taken from covid-19 survivors might help patients fight off the disease". MIT Technology Review.
- ↑ "Trials of Plasma From Recovered Covid-19 Patients Have Begun". Wired.
- ↑ "FDA now allows treatment of life-threatening COVID-19 cases using blood from patients who have recovered". TechCrunch. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-10-11. สืบค้นเมื่อ 9 April 2020.
- ↑ "China launches coronavirus 'close contact' app". BBC News. 11 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 28 February 2020. สืบค้นเมื่อ 7 March 2020.
- ↑ Chen A. "China's coronavirus app could have unintended consequences". MIT Technology Review. สืบค้นเมื่อ 7 March 2020.
- ↑ "Gov in the Time of Corona". GovInsider. 19 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 20 March 2020. สืบค้นเมื่อ 20 March 2020.
- ↑ Manancourt V (10 March 2020). "Coronavirus tests Europe's resolve on privacy". POLITICO. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 20 March 2020. สืบค้นเมื่อ 20 March 2020.
- ↑ Bünte O (18 March 2020). "Corona-Krise: Deutsche Telekom liefert anonymisierte Handydaten an RKI" [Corona crisis: Deutsche Telekom delivers anonymized cell phone data to RKI]. Heise Online (ภาษาเยอรมัน). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 24 March 2020. สืบค้นเมื่อ 25 March 2020.
- ↑ "Moscow deploys facial recognition technology for coronavirus quarantine". Reuters. 21 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 22 February 2020. สืบค้นเมื่อ 20 March 2020.
- ↑ "Italians scolded for flouting lockdown as death toll nears 3,000". Pittsburgh Post-Gazette. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 20 March 2020. สืบค้นเมื่อ 20 March 2020.
- ↑ "Kreative Lösungen gesucht". Startseite (ภาษาเยอรมัน). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 24 March 2020. สืบค้นเมื่อ 23 March 2020.
- ↑ Dannewitz J (23 March 2020). "Hackathon Germany: #WirvsVirus". Datenschutzbeauftragter (ภาษาเยอรมัน).
- ↑ Whyte A (21 March 2020). "President makes global call to combat coronavirus via hackathon". ERR. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 24 March 2020. สืบค้นเมื่อ 23 March 2020.
- ↑ Xiang YT, Yang Y, Li W, Zhang L, Zhang Q, Cheung T, Ng CH (March 2020). "Timely mental health care for the 2019 novel coronavirus outbreak is urgently needed". The Lancet. Psychiatry. 7 (3): 228–229. doi:10.1016/S2215-0366(20)30046-8. PMC 7128153. PMID 32032543.
- ↑ Kang L, Li Y, Hu S, Chen M, Yang C, Yang BX, และคณะ (March 2020). "The mental health of medical workers in Wuhan, China dealing with the 2019 novel coronavirus". The Lancet. Psychiatry. 7 (3): e14. doi:10.1016/S2215-0366(20)30047-X. PMC 7129673. PMID 32035030.
- ↑ Coronavirus: 'Profound' mental health impact prompts calls for urgent research, BBC, Philippa Roxby, 16 April 2020.
- ↑ Multidisciplinary research priorities for the COVID‑19 pandemic: a call for action for mental health science, The Lancet, Emily Holmes, Rory O'Connor, Hugh Perry, et al., 15 April 2020, page 1: "A fragmented research response, characterised by small-scale and localised initiatives, will not yield the clear insights necessary to guide policymakers or the public."
- ↑ Roser M, Ritchie H, Ortiz-Ospina E (4 March 2020). "Coronavirus Disease (COVID-19)". Our World in Data. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 19 March 2020. สืบค้นเมื่อ 12 March 2020.
- ↑ 200.0 200.1 200.2 200.3 Yanping Z; และคณะ (The Novel Coronavirus Pneumonia Emergency Response Epidemiology Team) (17 February 2020). "The Epidemiological Characteristics of an Outbreak of 2019 Novel Coronavirus Diseases (COVID-19)—China, 2020". China CDC Weekly. Chinese Center for Disease Control and Prevention. 2 (8): 113–122. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 19 February 2020. สืบค้นเมื่อ 18 March 2020.
- ↑ 코로나바이러스감염증-19 국내 발생 현황(7월 17일, 정례브리핑) (Report) (ภาษาเกาหลี). Korea Centers for Disease Control and Prevention. 2020-07-17. สืบค้นเมื่อ 2020-07-17.
{{cite report}}: CS1 maint: url-status (ลิงก์) - ↑ Actualización nº 109. Enfermedad por el coronavirus (COVID-19) (PDF) (Report) (ภาษาสเปน). Ministerio de Sanidad, Consumo y Bienestar Social. 18 May 2020. สืบค้นเมื่อ 20 May 2020.
{{cite report}}: CS1 maint: url-status (ลิงก์) - ↑ "Epidemia COVID-19 – Bollettino sorveglianza integrata COVID-19" (PDF) (ภาษาอิตาลี). Istituto Superiore di Sanità. 2020-06-05. สืบค้นเมื่อ 2020-06-10.
- ↑ Roser M, Ritchie H, Ortiz-Ospina E (6 April 2020). "Coronavirus Disease (COVID-19)". Our World in Data. สืบค้นเมื่อ 6 April 2020.
- ↑ Castagnoli R, Votto M, Licari A, Brambilla I, Bruno R, Perlini S, และคณะ (April 2020). "Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) Infection in Children and Adolescents: A Systematic Review". JAMA Pediatrics. doi:10.1001/jamapediatrics.2020.1467. PMID 32320004.
- ↑ Lu X, Zhang L, Du H, Zhang J, Li YY, Qu J, และคณะ (April 2020). "SARS-CoV-2 Infection in Children". The New England Journal of Medicine. Massachusetts Medical Society. 382 (17): 1663–1665. doi:10.1056/nejmc2005073. PMC 7121177. PMID 32187458.
- ↑ Dong Y, Mo X, Hu Y, Qi X, Jiang F, Jiang Z, Tong S (March 2020). "Epidemiology of COVID-19 Among Children in China" (PDF). Pediatrics: e20200702. doi:10.1542/peds.2020-0702. PMID 32179660. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 17 March 2020. สืบค้นเมื่อ 16 March 2020.
- ↑ Fang L, Karakiulakis G, Roth M (April 2020). "Are patients with hypertension and diabetes mellitus at increased risk for COVID-19 infection?". The Lancet. Respiratory Medicine. 8 (4): e21. doi:10.1016/S0140-6736(20)30311-1. PMC 7118626. PMID 32171062.
- ↑ "Coronavirus Disease 2019 (COVID-19)". Centers for Disease Control and Prevention (CDC). 11 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2 March 2020. สืบค้นเมื่อ 2 March 2020.
- ↑ Qin C, Zhou L, Hu Z, Zhang S, Yang S, Tao Y, และคณะ (March 2020). "Dysregulation of immune response in patients with COVID-19 in Wuhan, China". Clinical Infectious Diseases. doi:10.1093/cid/ciaa248. PMC 7108125. PMID 32161940.
- ↑ "WHO Director-General's statement on the advice of the IHR Emergency Committee on Novel Coronavirus". World Health Organization (WHO).
- ↑ Characteristics of COVID-19 patients dying in Italy Report based on available data on April 2th, 2020 (PDF) (Report).
- ↑ Wang W, Tang J, Wei F (April 2020). "Updated understanding of the outbreak of 2019 novel coronavirus (2019-nCoV) in Wuhan, China". Journal of Medical Virology. 92 (4): 441–447. doi:10.1002/jmv.25689. PMC 7167192. PMID 31994742.
- ↑ "Coronavirus Age, Sex, Demographics (COVID-19)". www.worldometers.info. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 27 February 2020. สืบค้นเมื่อ 26 February 2020.
- ↑ อ้างอิงผิดพลาด: ป้ายระบุ
<ref>ไม่ถูกต้อง ไม่มีการกำหนดข้อความสำหรับอ้างอิงชื่อZheng Ma Zhang Xie p. - ↑ Garg S, Kim L, Whitaker M, O'Halloran A, Cummings C, Holstein R, และคณะ (April 2020). "Hospitalization Rates and Characteristics of Patients Hospitalized with Laboratory-Confirmed Coronavirus Disease 2019 - COVID-NET, 14 States, March 1-30, 2020". MMWR. Morbidity and Mortality Weekly Report. 69 (15): 458–464. doi:10.15585/mmwr.mm6915e3. PMID 32298251.
- ↑ Ji Y, Ma Z, Peppelenbosch MP, Pan Q (April 2020). "Potential association between COVID-19 mortality and health-care resource availability". The Lancet. Global Health. 8 (4): e480. doi:10.1016/S2214-109X(20)30068-1. PMC 7128131. PMID 32109372.
- ↑ Li XQ, Cai WF, Huang LF, Chen C, Liu YF, Zhang ZB, และคณะ (March 2020). "[Comparison of epidemic characteristics between SARS in2003 and COVID-19 in 2020 in Guangzhou]". Zhonghua Liu Xing Bing Xue Za Zhi = Zhonghua Liuxingbingxue Zazhi (ภาษาจีน). 41 (5): 634–637. doi:10.3760/cma.j.cn112338-20200228-00209. PMID 32159317.
- ↑ Jung SM, Akhmetzhanov AR, Hayashi K, Linton NM, Yang Y, Yuan B, และคณะ (February 2020). "Real-Time Estimation of the Risk of Death from Novel Coronavirus (COVID-19) Infection: Inference Using Exported Cases". Journal of Clinical Medicine. 9 (2): 523. doi:10.3390/jcm9020523. PMC 7074479. PMID 32075152.
- ↑ Chughtai AA, Malik AA (March 2020). "Is Coronavirus disease (COVID-19) case fatality ratio underestimated?". Global Biosecurity. 1 (3).
- ↑ Baud D, Qi X, Nielsen-Saines K, Musso D, Pomar L, Favre G (March 2020). "Real estimates of mortality following COVID-19 infection". The Lancet. Infectious Diseases. doi:10.1016/S1473-3099(20)30195-X. PMC 7118515. PMID 32171390.
- ↑ Vardavas CI, Nikitara K (20 March 2020). "COVID-19 and smoking: A systematic review of the evidence". Tobacco Induced Diseases. 18 (March): 20. doi:10.18332/tid/119324. PMC 7083240. PMID 32206052.
- ↑ Cheung E (13 March 2020). "Some recovered Covid-19 patients may have lung damage, doctors say". South China Morning Post. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 15 March 2020. สืบค้นเมื่อ 15 March 2020.
- ↑ Servick K (8 April 2020). "For survivors of severe COVID-19, beating the virus is just the beginning". Science. doi:10.1126/science.abc1486. ISSN 0036-8075.
- ↑ COVID-19 i Danmark: Epidemiologisk overvågningsrapport den 19. maj 2020 (Report) (ภาษาเดนมาร์ก). Statens Serum Institut. 19 May 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-05-26. สืบค้นเมื่อ 20 May 2020.
- ↑ "Integrated surveillance of COVID-19 in Italy" (PDF). Istituto Superiore di Sanità.
- ↑ Epidemiologische situatie COVID-19 in Nederland 20 mei 2020 (Report) (ภาษาดัตช์). Bilthoven: Rijksinstituut voor Volksgezondheid en Milie. 20 May 2020. สืบค้นเมื่อ 20 May 2020.
- ↑ 코로나바이러스감염증-19 국내 발생 현황 (5월 24일) (Report). Korea Centers for Disease Control and Prevention. 24 May 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-05-30. สืบค้นเมื่อ 24 May 2020.
- ↑ Actualización nº 109. Enfermedad por el coronavirus (COVID-19) (PDF) (Report) (ภาษาสเปน). Ministerio de Sanidad, Consumo y Bienestar Social. 18 May 2020. สืบค้นเมื่อ 20 May 2020.
- ↑ "Todesfälle in der Schweiz nach Altersgruppen". datawrapper.dwcdn.net. 20 May 2020. สืบค้นเมื่อ 20 May 2020.
- ↑ Salje, Henrik; Tran Kiem, Cécile; Lefrancq, Noémie; Courtejoie, Noémie; Bosetti, Paolo; Paireau, Juliette; Andronico, Alessio; Hozé, Nathanaël; Richet, Jehanne; Dubost, Claire-Lise; Le Strat, Yann (13 May 2020). "Estimating the burden of SARS-CoV-2 in France". Science (ภาษาอังกฤษ): eabc3517. doi:10.1126/science.abc3517. ISSN 0036-8075. PMID 32404476.
- ↑ "BSI open letter to Government on SARS-CoV-2 outbreak response". immunology.org. British Society for Immunology. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 14 March 2020. สืบค้นเมื่อ 15 March 2020.
- ↑ Schraer, Rachel (25 April 2020). "Coronavirus: Immunity passports 'could increase virus spread'". สืบค้นเมื่อ 26 April 2020.
- ↑ "Can you get coronavirus twice or does it cause immunity?". The Independent. 13 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 14 March 2020. สืบค้นเมื่อ 15 March 2020.
- ↑ Politi D (11 April 2020). "WHO Investigating Reports of Coronavirus Patients Testing Positive Again After Recovery". Slate. สืบค้นเมื่อ 11 April 2020.
- ↑ "They survived the coronavirus. Then they tested positive again. Why?". Los Angeles Times. 13 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 14 March 2020. สืบค้นเมื่อ 15 March 2020.
- ↑ "14% of Recovered Covid-19 Patients in Guangdong Tested Positive Again". caixinglobal.com. Caixin Global. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 3 March 2020. สืบค้นเมื่อ 15 March 2020.
- ↑ 238.0 238.1 Omer SB, Malani P, Del Rio C (April 2020). "The COVID-19 Pandemic in the US: A Clinical Update". JAMA. doi:10.1001/jama.2020.5788. PMID 32250388.
- ↑ Parry RL (30 April 2020), "Coronavirus patients can't relapse, South Korean scientists believe", The Times
- ↑ "Findings from investigation and analysis of re-positive cases". KCDC (ภาษาอังกฤษ). 19 May 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-02-29. สืบค้นเมื่อ 23 May 2020.
- ↑ "What if immunity to covid-19 doesn't last?". MIT Technology Review. สืบค้นเมื่อ 1 May 2020.
- ↑ "Direct observation of repeated infections with endemic coronaviruses" (PDF). Columbia University in the City of New York. Department of Environmental Health Sciences, Mailman School of Public Health, Columbia University. 15 April 2020. สืบค้นเมื่อ 2 May 2020.
- ↑ Andersen KG, Rambaut A, Lipkin WI, Holmes EC, Garry RF (April 2020). "The proximal origin of SARS-CoV-2". Nature Medicine. 26 (4): 450–452. doi:10.1038/s41591-020-0820-9. PMC 7095063. PMID 32284615.
- ↑ Berger K (12 March 2020). "The Man Who Saw the Pandemic Coming". Nautilus. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 15 March 2020. สืบค้นเมื่อ 16 March 2020.
- ↑ Heymann DL, Shindo N (February 2020). "COVID-19: what is next for public health?". Lancet. 395 (10224): 542–545. doi:10.1016/S0140-6736(20)30374-3. PMID 32061313.
- ↑ Wu YC, Chen CS, Chan YJ (March 2020). "The outbreak of COVID-19: An overview". Journal of the Chinese Medical Association. 83 (3): 217–220. doi:10.1097/JCMA.0000000000000270. PMC 7153464. PMID 32134861.
- ↑ Wang C, Horby PW, Hayden FG, Gao GF (February 2020). "A novel coronavirus outbreak of global health concern". Lancet. 395 (10223): 470–473. doi:10.1016/S0140-6736(20)30185-9. PMC 7135038. PMID 31986257.
- ↑ Cohen J (January 2020). "Wuhan seafood market may not be source of novel virus spreading globally". Science. doi:10.1126/science.abb0611.
- ↑ "Novel Coronavirus—China". World Health Organization (WHO). 12 January 2020.
- ↑ Kessler G (17 April 2020). "Trump's false claim that the WHO said the coronavirus was 'not communicable'". The Washington Post. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 17 April 2020. สืบค้นเมื่อ 17 April 2020.
- ↑ Kuo L (21 January 2020). "China confirms human-to-human transmission of coronavirus". The Guardian. สืบค้นเมื่อ 18 April 2020.
- ↑ "Principles of Epidemiology | Lesson 3—Section 3". www.cdc.gov. 18 February 2019. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 28 February 2020. สืบค้นเมื่อ 28 March 2020.
- ↑ Ritchie H, Roser M (25 March 2020). Chivers T (บ.ก.). "What do we know about the risk of dying from COVID-19?". Our World in Data. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 28 March 2020. สืบค้นเมื่อ 28 March 2020.
- ↑ Lazzerini M, Putoto G (May 2020). "COVID-19 in Italy: momentous decisions and many uncertainties". The Lancet. Global Health. 8 (5): e641–e642. doi:10.1016/S2214-109X(20)30110-8. PMC 7104294. PMID 32199072.
- ↑ "What do we know about the risk of dying from COVID-19?". Our World in Data. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 28 March 2020. สืบค้นเมื่อ 28 March 2020.
- ↑ 256.0 256.1 Hawks L, Woolhandler S, McCormick D (April 2020). "COVID-19 in Prisons and Jails in the United States". JAMA Internal Medicine. doi:10.1001/jamainternmed.2020.1856. PMID 32343355.
- ↑ Waldstein D (6 May 2020). "To Fight Virus in Prisons, C.D.C. Suggests More Screenings". The New York Times. สืบค้นเมื่อ 14 May 2020.
- ↑ "Total confirmed cases of COVID-19 per million people". Our World in Data. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 19 March 2020. สืบค้นเมื่อ 10 April 2020.
- ↑ "Total confirmed deaths due to COVID-19 per million people". Our World in Data. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 19 March 2020. สืบค้นเมื่อ 10 April 2020.
- ↑ "What do we know about the risk of dying from COVID-19?". Our World in Data. สืบค้นเมื่อ 23 April 2020.
- ↑ "Coronavirus disease 2019 (COVID-19) Situation Report—31" (PDF). 20 February 2020. สืบค้นเมื่อ 23 April 2020.
- ↑ 262.0 262.1 "Global Covid-19 Case Fatality Rates". Centre for Evidence-Based Medicine. 17 March 2020. สืบค้นเมื่อ 10 April 2020.
- ↑ Haake D (24 April 2020). "Gangelt – A representative study on the lethality of COVID-19". Medium. สืบค้นเมื่อ 27 April 2020.[ลิงก์เสีย]
- ↑ Vogel G (21 April 2020). "Antibody surveys suggesting vast undercount of coronavirus infections may be unreliable". Science | AAAS. สืบค้นเมื่อ 29 April 2020.
- ↑ "COVID-19: Data". City of New York.
- ↑ Wu J, McCann A, Katz J, Peltier E (27 April 2020). "36,000 Missing Deaths: Tracking the True Toll of the Coronavirus Crisis". The New York Times. ISSN 0362-4331. สืบค้นเมื่อ 27 April 2020.
- ↑ Wilson, Linus (1 May 2020), SARS-CoV-2, COVID-19, Infection Fatality Rate (IFR) Implied by the Serology, Antibody, Testing in New York City SSRN 3590771
- ↑ 268.0 268.1 268.2 Wenham C, Smith J, Morgan R (March 2020). "COVID-19: the gendered impacts of the outbreak". Lancet. 395 (10227): 846–848. doi:10.1016/S0140-6736(20)30526-2. PMC 7124625. PMID 32151325.
- ↑ Novel Coronavirus Pneumonia Emergency Response Epidemiology Team (February 2020). "[The epidemiological characteristics of an outbreak of 2019 novel coronavirus diseases (COVID-19) in China]". Zhonghua Liu Xing Bing Xue Za Zhi = Zhonghua Liuxingbingxue Zazhi (ภาษาจีน). 41 (2): 145–151. doi:10.3760/cma.j.issn.0254-6450.2020.02.003. PMID 32064853. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-04-10. สืบค้นเมื่อ 2020-05-30.
- ↑ 270.0 270.1 270.2 Rabin RC (20 March 2020). "In Italy, Coronavirus Takes a Higher Toll on Men". The New York Times. สืบค้นเมื่อ 7 April 2020.
- ↑ "COVID-19 weekly surveillance report". www.euro.who.int. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-03-15. สืบค้นเมื่อ 7 April 2020.
- ↑ 272.0 272.1 Gupta AH (3 April 2020). "Does Covid-19 Hit Women and Men Differently? U.S. Isn't Keeping Track". The New York Times. สืบค้นเมื่อ 7 April 2020.
- ↑ "Gender equity in the health workforce: Analysis of 104 countries" (PDF). World Health Organization. สืบค้นเมื่อ 7 April 2020.
- ↑ "Gender and the Coronavirus Outbreak: Think Global Health". Council on Foreign Relations. สืบค้นเมื่อ 7 April 2020.
- ↑ 275.0 275.1 "Naming the coronavirus disease (COVID-19) and the virus that causes it". World Health Organization (WHO). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 28 February 2020. สืบค้นเมื่อ 13 March 2020.
- ↑ "Coronavirus disease 2019 (COVID-19) in the EU/EEA and the UK—eighth update" (PDF). ecdc. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 14 March 2020. สืบค้นเมื่อ 19 April 2020.
- ↑ "Novel coronavirus named 'Covid-19': WHO". TODAYonline. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 21 March 2020. สืบค้นเมื่อ 11 February 2020.
- ↑ "The coronavirus spreads racism against—and among—ethnic Chinese". The Economist. 17 February 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 17 February 2020. สืบค้นเมื่อ 17 February 2020.
- ↑ "World Health Organization Best Practices for the Naming of New Human Infectious Diseases" (PDF). World Health Organization (WHO). May 2015.
- ↑ Definition of Coronavirus by Merriam-Webster, Merriam-Webster, คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 23 March 2020, สืบค้นเมื่อ 24 March 2020
- ↑ Definition of Corona by Merriam-Webster, Merriam-Webster, คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 24 March 2020, สืบค้นเมื่อ 24 March 2020
- ↑ "2nd U.S. Case Of Wuhan Coronavirus Confirmed". NPR.org. สืบค้นเมื่อ 4 April 2020.
- ↑ McNeil Jr DG (2 February 2020). "Wuhan Coronavirus Looks Increasingly Like a Pandemic, Experts Say". The New York Times. ISSN 0362-4331. สืบค้นเมื่อ 4 April 2020.
- ↑ Griffiths J. "Wuhan coronavirus deaths spike again as outbreak shows no signs of slowing". CNN. สืบค้นเมื่อ 4 April 2020.
- ↑ Jiang S, Xia S, Ying T, Lu L (May 2020). "A novel coronavirus (2019-nCoV) causing pneumonia-associated respiratory syndrome". Cellular & Molecular Immunology. 17 (5): 554. doi:10.1038/s41423-020-0372-4. PMC 7091741. PMID 32024976.
- ↑ Chan JF, Yuan S, Kok KH, To KK, Chu H, Yang J, และคณะ (February 2020). "A familial cluster of pneumonia associated with the 2019 novel coronavirus indicating person-to-person transmission: a study of a family cluster". Lancet. 395 (10223): 514–523. doi:10.1016/S0140-6736(20)30154-9. PMC 7159286. PMID 31986261.
- ↑ "Novel Coronavirus (2019-nCoV) SITUATION REPORT—1" (PDF). World Health Organization (WHO). 21 January 2020.
- ↑ "Novel Coronavirus(2019-nCoV) Situation Report—10" (PDF). World Health Organization (WHO). 30 January 2020.
- ↑ Shablovsky S (22 September 2017). "The legacy of the Spanish flu". Science. 357 (6357): 1245. Bibcode:2017Sci...357.1245S. doi:10.1126/science.aao4093. ISSN 0036-8075.
- ↑ "Stop the coronavirus stigma now". Nature. 7 April 2020. p. 165. doi:10.1038/d41586-020-01009-0. สืบค้นเมื่อ 16 April 2020.
- ↑ "China coronavirus: Misinformation spreads online about origin and scale". BBC News. 30 January 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 4 February 2020. สืบค้นเมื่อ 10 February 2020.
- ↑ Taylor J (31 January 2020). "Bat soup, dodgy cures and 'diseasology': the spread of coronavirus misinformation". The Guardian. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2 February 2020. สืบค้นเมื่อ 3 February 2020.
- ↑ "Here's A Running List Of Disinformation Spreading About The Coronavirus". Buzzfeed News. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 6 February 2020. สืบค้นเมื่อ 8 February 2020.
- ↑ "Coronavirus: Belgian cat infected by owner". Brusselstimes.com. 27 March 2020. สืบค้นเมื่อ 12 April 2020.
- ↑ Goldstein J (6 April 2020). "Bronx Zoo Tiger Is Sick With the Coronavirus". The New York Times. สืบค้นเมื่อ 9 April 2020.
- ↑ Shi J, Wen Z, Zhong G, Yang H, Wang C, Huang B, และคณะ (April 2020). "Susceptibility of ferrets, cats, dogs, and other domesticated animals to SARS-coronavirus 2". Science: eabb7015. doi:10.1126/science.abb7015. PMC 7164390. PMID 32269068. สืบค้นเมื่อ 9 April 2020.
- ↑ Dhama K, Sharun K, Tiwari R, Dadar M, Malik YS, Singh KP, Chaicumpa W (March 2020). "COVID-19, an emerging coronavirus infection: advances and prospects in designing and developing vaccines, immunotherapeutics, and therapeutics". Human Vaccines & Immunotherapeutics: 1–7. doi:10.1080/21645515.2020.1735227. PMC 7103671. PMID 32186952.
- ↑ Zhang L, Liu Y (May 2020). "Potential interventions for novel coronavirus in China: A systematic review". Journal of Medical Virology. 92 (5): 479–490. doi:10.1002/jmv.25707. PMC 7166986. PMID 32052466.
- ↑ 299.0 299.1 Kupferschmidt K, Cohen J (22 March 2020). "WHO launches global megatrial of the four most promising coronavirus treatments". Science Magazine. doi:10.1126/science.abb8497. สืบค้นเมื่อ 27 March 2020.
- ↑ "Citing safety concerns, the W.H.O. paused tests of a drug Trump said he had taken". The New York Times. 26 May 2020.
- ↑ "France bans use of hydroxychloroquine, drug touted by Trump, in coronavirus patients". CBS News. 27 May 2020.
- ↑ 302.0 302.1 302.2 "COVID-19 treatment and vaccine tracker" (PDF). Milken Institute. 21 April 2020. สืบค้นเมื่อ 21 April 2020.
- ↑ 303.0 303.1 303.2 303.3 Koch S, Pong W (13 March 2020). "First up for COVID-19: nearly 30 clinical readouts before end of April". BioCentury Inc. สืบค้นเมื่อ 1 April 2020.
- ↑ COVID-19 Clinical Research Coalition (April 2020). "Global coalition to accelerate COVID-19 clinical research in resource-limited settings". Lancet. 395 (10233): 1322–1325. doi:10.1016/s0140-6736(20)30798-4. PMID 32247324.
- ↑ Maguire BJ, Guérin PJ (2 April 2020). "A living systematic review protocol for COVID-19 clinical trial registrations". Wellcome Open Research. 5: 60. doi:10.12688/wellcomeopenres.15821.1. PMC 7141164. PMID 32292826.
- ↑ "UN health chief announces global 'solidarity trial' to jumpstart search for COVID-19 treatment". UN News. 18 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 23 March 2020. สืบค้นเมื่อ 23 March 2020.
- ↑ Ko WC, Rolain JM, Lee NY, Chen PL, Huang CT, Lee PI, Hsueh PR (April 2020). "Arguments in favour of remdesivir for treating SARS-CoV-2 infections". International Journal of Antimicrobial Agents. 55 (4): 105933. doi:10.1016/j.ijantimicag.2020.105933. PMC 7135364. PMID 32147516.
- ↑ Feuerstein A, Garde D, Robbins R (16 April 2020). "Gilead data suggests coronavirus patients are responding to treatment". STAT. สืบค้นเมื่อ 16 April 2020.
- ↑ Grein J, Ohmagari N, Shin D, Diaz G, Asperges E, Castagna A, และคณะ (April 2020). "Compassionate Use of Remdesivir for Patients with Severe Covid-19". The New England Journal of Medicine. doi:10.1056/NEJMoa2007016. PMC 7169476. PMID 32275812.
- ↑ 310.0 310.1 Wang M, Cao R, Zhang L, Yang X, Liu J, Xu M, และคณะ (March 2020). "Remdesivir and chloroquine effectively inhibit the recently emerged novel coronavirus (2019-nCoV) in vitro". Cell Research. 30 (3): 269–271. doi:10.1038/s41422-020-0282-0. PMC 7054408. PMID 32020029.
- ↑ Beeching NJ, Fletcher TE, Fowler R (2020). "BMJ Best Practices: COVID-19" (PDF). BMJ. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 22 February 2020. สืบค้นเมื่อ 11 March 2020.
- ↑ Cao B, Wang Y, Wen D, Liu W, Wang J, Fan G, และคณะ (May 2020). "A Trial of Lopinavir-Ritonavir in Adults Hospitalized with Severe Covid-19". The New England Journal of Medicine. 382 (19): 1787–1799. doi:10.1056/NEJMoa2001282. PMC 7121492. PMID 32187464.
- ↑ Seley-Radtke K (3 April 2020). "Professor of Chemistry and Biochemistry and President-Elect of the International Society for Antiviral Research, University of Maryland, Baltimore County". The Conversation. สืบค้นเมื่อ 5 April 2020.
- ↑ Molina JM, Delaugerre C, Le Goff J, Mela-Lima B, Ponscarme D, Goldwirt L, de Castro N (March 2020). "No evidence of rapid antiviral clearance or clinical benefit with the combination of hydroxychloroquine and azithromycin in patients with severe COVID-19 infection". Medecine et Maladies Infectieuses (ภาษาฝรั่งเศส). 50 (4): S0399077X20300858. doi:10.1016/j.medmal.2020.03.006. PMC 7195369. PMID 32240719.
- ↑ Cha, Ariana Eunjung; health, closeAriana Eunjung ChaNational reporterEmailEmailBioBioFollowFollowLaurie McGinley closeLaurie McGinleyReporter covering; medicineEmailEmailBioBioFollowFollow. "Antimalarial drug touted by President Trump is linked to increased risk of death in coronavirus patients, study says". Washington Post (ภาษาอังกฤษ). สืบค้นเมื่อ 27 May 2020.
- ↑ Mehra, Mandeep R.; Desai, Sapan S.; Ruschitzka, Frank; Patel, Amit N. (22 May 2020). "Hydroxychloroquine or chloroquine with or without a macrolide for treatment of COVID-19: a multinational registry analysis". The Lancet (ภาษาอังกฤษ). 0 (0). doi:10.1016/S0140-6736(20)31180-6. ISSN 0140-6736. PMID 32450107.
- ↑ Boseley, Sarah (16 June 202). "Recovery trial for Covid-19 treatments: what we know so far". The Guardian. สืบค้นเมื่อ 21 June 2020.
- ↑ Yao X, Ye F, Zhang M, Cui C, Huang B, Niu P, และคณะ (March 2020). "In Vitro Antiviral Activity and Projection of Optimized Dosing Design of Hydroxychloroquine for the Treatment of Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2)". Clinical Infectious Diseases. doi:10.1093/cid/ciaa237. PMC 7108130. PMID 32150618.
- ↑ Liu R, Miller J (3 March 2020). "China approves use of Roche drug in battle against coronavirus complications". Reuters. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 12 March 2020. สืบค้นเมื่อ 14 March 2020.
- ↑ Effective Treatment of Severe COVID-19 Patients with Tocilizumab (Report). ChinaXiv.org. 5 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 19 March 2020. สืบค้นเมื่อ 14 March 2020.
- ↑ Ovadia D, Agenzia Z. "COVID-19—Italy launches an independent trial on tocilizumab". Univadis from Medscape. Aptus Health. สืบค้นเมื่อ 22 April 2020.
- ↑ "Tocilizumab in COVID-19 Pneumonia (TOCIVID-19) (TOCIVID-19)". www.clinicaltrials.gov. National Library of Medicine. สืบค้นเมื่อ 22 April 2020.
- ↑ "How doctors can potentially significantly reduce the number of deaths from Covid-19". Vox. 12 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 19 March 2020. สืบค้นเมื่อ 14 March 2020.
- ↑ Ruan Q, Yang K, Wang W, Jiang L, Song J (March 2020). "Clinical predictors of mortality due to COVID-19 based on an analysis of data of 150 patients from Wuhan, China". Intensive Care Medicine. 46 (5): 846–848. doi:10.1007/s00134-020-05991-x. PMC 7080116. PMID 32125452.
- ↑ Mehta P, McAuley DF, Brown M, Sanchez E, Tattersall RS, Manson JJ (March 2020). "COVID-19: consider cytokine storm syndromes and immunosuppression". Lancet. 395 (10229): 1033–1034. doi:10.1016/S0140-6736(20)30628-0. PMID 32192578.
- ↑ Slater H (26 March 2020). "FDA Approves Phase III Clinical Trial of Tocilizumab for COVID-19 Pneumonia". www.cancernetwork.com. Cancer Network. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-06-17. สืบค้นเมื่อ 22 April 2020.
- ↑ Locke FL, Neelapu SS, Bartlett NL, Lekakis LJ, Jacobson CA, Braunschweig I, และคณะ (2017). "Preliminary Results of Prophylactic Tocilizumab after Axicabtageneciloleucel (axi-cel; KTE-C19) Treatment for Patients with Refractory,Aggressive Non-Hodgkin Lymphoma (NHL)". Blood. 130 (Supplement 1): 1547.
- ↑ Sterner RM, Sakemura R, Cox MJ, Yang N, Khadka RH, Forsman CL, และคณะ (February 2019). "GM-CSF inhibition reduces cytokine release syndrome and neuroinflammation but enhances CAR-T cell function in xenografts". Blood. 133 (7): 697–709. doi:10.1182/blood-2018-10-881722. PMC 6376281. PMID 30463995.
- ↑ "Northwell Health Initiates Clinical Trials of 2 COVID-19 Drugs". 21 March 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 23 March 2020. สืบค้นเมื่อ 23 March 2020.
- ↑ 330.0 330.1 330.2 330.3 Casadevall A, Pirofski LA (April 2020). "The convalescent sera option for containing COVID-19". The Journal of Clinical Investigation. 130 (4): 1545–1548. doi:10.1172/JCI138003. PMC 7108922. PMID 32167489.
- ↑ Pearce K (13 March 2020). "Antibodies from COVID-19 survivors could be used to treat patients, protect those at risk: Infusions of antibody-laden blood have been used with reported success in prior outbreaks, including the SARS epidemic and the 1918 flu pandemic". The Hub at Johns Hopkins University. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 14 March 2020. สืบค้นเมื่อ 14 March 2020.
แหล่งข้อมูลอื่น
แก้หน่วยงานสุขภาพ
แก้- Coronavirus disease (COVID‑19) Facts by the World Health Organization (WHO)
- Coronavirus 2019 (COVID-19) by the US Centers for Disease Control and Prevention (CDC)
- Coronavirus (COVID‑19) by the UK National Health Service (NHS)
สารบบ
แก้- Coronavirus Resource Center at the Center for Inquiry
- COVID-19 ที่เว็บไซต์ Curlie
- COVID‑19 Resource Directory on OpenMD
- COVID‑19 Information on FireMountain.net เก็บถาวร 13 มกราคม 2022 ที่ เวย์แบ็กแมชชีน
วารสารการแพทย์
แก้- Coronavirus Disease 2019 (COVID‑19) by JAMA
- BMJ's Coronavirus (covid‑19) Hub by the BMJ
- Novel Coronavirus Information Center by Elsevier
- COVID‑19 Resource Centre by The Lancet
- Coronavirus (COVID‑19) Research Highlights by Springer Nature
- Coronavirus (Covid‑19) by The New England Journal of Medicine
- Covid‑19: Novel Coronavirus เก็บถาวร 2020-09-24 ที่ เวย์แบ็กแมชชีน by Wiley Publishing
แนวทางการรักษา
แก้- "JHMI Clinical Recommendations for Available Pharmacologic Therapies for COVID-19" (PDF). Johns Hopkins Medicine.
- "Bouncing Back From COVID-19: Your Guide to Restoring Movement" (PDF). Johns Hopkins Medicine. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2021-02-15. สืบค้นเมื่อ 2022-08-26.
- "Guidelines on the Treatment and Management of Patients with COVID-19". Infectious Diseases Society of America.
- "Coronavirus Disease 2019 (COVID-19) Treatment Guidelines" (PDF). National Institutes of Health.
- World Health Organization (2022). Therapeutics and COVID-19: living guideline, 14 January 2022 (Report). hdl:10665/351006. WHO/2019-nCoV/therapeutics/2022.1.
- NHS England and NHS Improvement. National Guidance for post-COVID syndrome assessment clinics (Report).
| การจำแนกโรค |
|---|