มะเร็งปากมดลูก
มะเร็งปากมดลูกคือมะเร็งที่เกิดขึ้นจากปากมดลูก[2] ในเนื้อมะเร็งจะมีเซลล์ที่เจริญผิดปกติและสามารถรุกรานอวัยวะข้างเคียงหรือแพร่กระจายไปส่วนอื่นๆ ของร่างกายได้[12] ในระยะแรกมักไม่มีอาการ[2] เมื่อลุกลามมากขึ้นอาจมีอาการเลือดออกผิดปกติทางช่องคลอด ปวดอุ้งเชิงกราน ปวดขณะมีเพศสัมพันธ์[2] และเลือดออกขณะมีเพศสัมพันธ์ได้[13]
| มะเร็งปากมดลูก | |
|---|---|
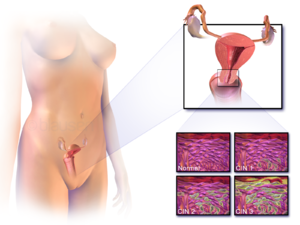 | |
| Location of cervical cancer and an example of normal and abnormal cells | |
| การออกเสียง | |
| สาขาวิชา | Oncology |
| อาการ | Early: none[2] Later: vaginal bleeding, pelvic pain, pain during sexual intercourse[2] |
| การตั้งต้น | Over 10 to 20 years[3] |
| ประเภท | Squamous cell carcinoma, adenocarcinoma, others[4] |
| สาเหตุ | Human papillomavirus infection (HPV)[5][6] |
| ปัจจัยเสี่ยง | Smoking, weak immune system, birth control pills, starting sex at a young age, many sexual partners or a partner with many sexual partners[2][4][7] |
| วิธีวินิจฉัย | Cervical screening followed by a biopsy[2] |
| การป้องกัน | Regular cervical screening, HPV vaccines, condoms[8][9] |
| การรักษา | Surgery, chemotherapy, radiation therapy, immunotherapy[2] |
| พยากรณ์โรค | Five-year survival rate: 68% (US) 46% (India)[10] |
| ความชุก | 570,000 new cases (2018)[11] |
| การเสียชีวิต | 311,000 (2018)[11] |
สาเหตุของการเกิดมะเร็งปากมดลูกราว 90% เกิดจากการติดเชื้อไวรัสฮิวแมนปาปิลโลมา หรือ ไวรัสเอชพีวี[5][6] แต่ผู้ที่ติดเชื้อไวรัสนี้ส่วนใหญ่ไม่ได้เกิดมะเร็ง[3][14] ปัจจัยเสี่ยงอื่นๆ ได้แก่ การสูบบุหรี่ ภูมิคุ้มกันต่ำ การใช้ยาเม็ดคุมกำเนิด มีเพศสัมพันธ์ตั้งแต่อายุน้อย และการมีเพศสัมพันธ์กับคู่นอนหลายคน ปัจจัยเสี่ยงเหล่านี้มีผลน้อยมากเมื่อเทียบกับการติดไวรัส[2][4] ผู้ป่วยส่วนใหญ่จะมีรอยโรคก่อนเป็นมะเร็งที่ค่อยๆ ใช้เวลาราว 10-20 ปีก่อนที่จะพัฒนากลายเป็นมะเร็ง[3] มะเร็งปากมดลูกส่วนใหญ่ประมาณ 90% เป็นมะเร็งชนิดเซลล์สความัส อีกประมาณ 10% เป็นมะเร็งชนิดเซลล์ต่อม และยังมีชนิดอื่นๆ อีกเล็กน้อย[4] การวินิจฉัยทำได้โดยการตรวจคัดกรองมะเร็งปากมดลูกและตามด้วยการตัดชิ้นเนื้อส่งตรวจ[2] หลังจากนั้นจึงใช้การตรวจภาพรังสีทางการแพทย์เพื่อประเมินว่ามะเร็งลุกลามไปหรือไม่เพียงใด[2]
มีวัคซีนเอชพีวีสามารถป้องกันเชื้อไวรัสได้ 2-7 สายพันธุ์ แล้วแต่ชนิด โดยสามารถป้องกันการเกิดมะเร็งปากมดลูกได้เกือบ 90%[9][15][16] ทั้งนี้แม้รับวัคซีนนี้แล้วก็ยังมีโอกาสเกิดมะเร็งได้อยู่ จึงยังคงแนะนำให้เข้ารับการตรวจคัดกรองตามรอบเช่นเดิม[9] การป้องกันวิธีอื่นๆ อาจทำได้โดยการหลีกเลี่ยงการมีเพศสัมพันธ์กับคู่นอนหลายคน และการใช้ถุงยางอนามัย[8] การคัดกรองมะเร็งปากมดลูกด้วยการทดสอบแปปหรือการตรวจด้วยกรดอะซิติกสามารถตรวจพบรอยโรคก่อนเป็นมะเร็งได้ เมื่อได้รับการรักษาตั้งแต่ระยะนี้ก็จะสามารถป้องกันไม่ให้เป็นมะเร็งได้[17] การรักษาอาจทำได้โดยการผ่าตัด การใช้ยาเคมีบำบัด การใช้รังสี หรือหลายวิธีประกอบกัน[2] อัตรารอดชีวิตที่ห้าปีในสหรัฐอยู่ที่ 68%[18] อย่างไรก็ดีผลลัพธ์ของการรักษาจะขึ้นอยู่กับระยะของมะเร็งขณะที่วินิจฉัยได้[4]
ข้อมูลจากทั่วโลกพบว่ามะเร็งปากมดลูกเป็นมะเร็งที่พบบ่อยเป็นอันดับ 4 ในบรรดามะเร็งทั้งหมด และเป็นสาเหตุการเสียชีวิตจากมะเร็งในสตรีที่พบบ่อยเป็นอันดับ 4[3] ในปี พ.ศ. 2555 มีผู้ป่วยมะเร็งปากมดลูกรายใหม่ประมาณ 528,000 คน และมีผู้เสียชีวิตจากมะเร็งปากมดลูกประมาณ 266,000 คน[3] คิดเป็น 8% ของผู้ป่วยและผู้เสียชีวิตจากโรคมะเร็งทุกชนิดรวมกัน[19] ผู้ป่วย 70% และผู้เสียชีวิต 90% อยู่ในประเทศที่กำลังพัฒนา[3][20] โรคนี้ยังเป็นสาเหตุการเสียชีวิตจากมะเร็งอันดับต้นๆ ในประเทศที่มีรายได้ต่ำ[17] ในขณะที่ในประเทศพัฒนาแล้วซึ่งมีโครงการคัดกรองมะเร็งปากมดลูกอย่างทั่วถึงจะมีจำนวนผู้ป่วยมะเร็งปากมดลูกลดลงมาก[21]
สาเหตุของมะเร็งปากมดลูก แก้
การเกิดมะเร็งปากมดลูก มีปัจจัยหลายอย่างที่มีความสัมพันธ์ที่อาจจะทำให้เกิดโรคมะเร็งปากมดลูกขึ้นได้ เช่น การมีเพศสัมพันธ์ตั้งแต่อายุยังน้อย, มีบุตรมาก, มีประวัติเป็นกามโรค เป็นต้น แต่จากสถิติและการศึกษาค้นคว้าพบว่า มะเร็งปากมดลูกมีความสัมพันธ์กับการติดเชื้อไวรัสฮิวแมนแพปพิลโลมาหรือเชื้อเอชพีวี (Human papilloma virus – HPV ) บริเวณอวัยวะเพศ โดยเฉพาะที่บริเวณปากมดลูก (รวมทั้งอวัยวะเพศภายนอก) แม้การติดเชื้อไวรัส HPV ที่ปากมดลูกเป็นสาเหตุที่พบมากที่สุดในการเกิดมะเร็งปากมดลูก
โครงสร้างของปากมดลูก แก้
มดลูกเป็นอวัยวะที่ประกอบด้วยกล้ามเนื้อเป็นผนังหนา ซึ่งเป็นที่ฟูมฟักการเจริญเติบโตของทารกช่วงที่อยู่ในครรภ์ โดยปกติจะมีขนาดยาว 3 นิ้ว รูปร่างคล้ายลูกแพร์ หรือ ชมพู่ มีเส้นผ่าศูนย์กลางประมาณ 2.5 –3 นิ้ว ที่บริเวณช่วงบนมีปากมดลูกมีเส้นผ่าศูนย์กลาง 1 นิ้ว ระหว่างตั้งครรภ์มดลูกจะขยายใหญ่ออก มดลูกแบ่งได้เป็น 2 ส่วน คือ ตัวมดลูก (body) และปากมดลูก หรือคอมดลูก บริเวณรอยต่อของทั้งสองส่วนคือ อิสธ์มัส (isthmus) ปากมดลูกจะไม่ไวต่อผิวสัมผัส แต่จะไวต่อการกดบริเวณปากมดลูกจะมีช่องเปิดเรียกว่า ช่องปากมดลูก (os) ภายในโพรงมดลูกจะกว้างแตกต่างกันในแต่ละส่วน ผนังมดลูกมี 3 ชั้น ชั้นนอกมีลักษณะบาง เรียกว่า เพอริมีเทรียม (perimetrium) ส่วนกลางเป็นกล้ามเนื้อที่หนา เรียกว่า มัยโอมีเทรียม (myometrium) และชั้นในมีเส้นเลือดและต่อมอยู่มากมาย เรียกว่า เอ็นโดมีเทรียม (endometrium) ผนังมดลูกชั้นในนี้เป็นส่วนสำคัญในการมีประจำเดือนและการเจริญเติบโตของตัวอ่อน (embryo)
มะเร็งในระยะเริ่มแรก แก้
เซลล์ที่ประกอบเป็นปากมดลูกจะประกอบไปด้วยเซลล์ squamous cells and glandular มะเร็งปากมดลูกส่วนใหญ่จะเกิดจากการเปลี่ยนแปลงของเซลล์ทั้งสองชนิด การเปลี่ยนแปลงของเซล์จะค่อยเปลี่ยนจนเกิดเป็นลักษณะที่เรียกว่า Precancerous ซึ่งมีด้วยกัน คือ cervical intraepithelial neoplasia (CIN), squamous intraepithelial lesion (SIL), and dysplasia.
- Low-grade SIL หมายถึงการเปลี่ยนแปลงเริ่มแรกของ รูปร่าง ขนาด และจำนวน บางครั้งอาจหายไปเองแต่ก็มีจำนวนหนึ่งเปลี่ยนไปเป็น High-grade SIL บางครั้งเรียก mild dysplasia
- High-grade SILหมายถึงการเปลี่ยนแปลงของเซลล์เยื่อบุมดลูกที่เปลี่ยนไปจากเดิมชัดเจน ถ้าเซลล์อยู่เฉพาะปาดมดลูกเรียก moderate or severe dysplasia
มะเร็งปากมดลูกส่วนใหญ่เป็นชนิด Squamous cell ประมาณร้อยละ 80%ถึง 90% ส่วนที่เหลือประมาณร้อยละ 20 จะเป็นชนิด Adenocarcinomas การเปลี่ยนแปลงจาก Precancerous เป็นมะเร็งใช้เวลาเป็นปี การรักษาตั้งแต่ยังไม่เป็นมะเร็งจะป้องกันมิให้เกิดมะเร็ง
การตรวจมะเร็งแรกเริ่ม แก้
เป้าหมายของการค้นหามะเร็งเริ่มแรกคือการค้นหาการเปลี่ยนแปลงของเซลล์ ก่อนที่จะเกิดอาการของโรค การวินิจฉัยมะเร็งปากมดลูกแรกเริ่มโดยมากมาจากการตรวจปากมดลูกประจำปี ในการตรวจภายในแพทย์ จะตรวจ มดลูก ช่องคลอด ท่อรังไข่ รังไข่ หลังจากนั้นแพทย์จะใช้อุปกรณืถ่างช่องคลอดเพื่อทำ pap smear ช่วงที่เหมาะสมในการตรวจภายในคือ10-20 วันหลังประจำเดือนวันแรก และก่อนการตรวจ 2 วันไม่ควรสวนล้าง ยาฆ่า sperm หรือยาสอด ปัจจุบันการรายผลจะใช้ Low หรื High grade SIL มากกว่า class1-5 แต่อย่างไรก็ตามควรให้แพทย์อธิบายผลให้ฟังอย่างละเอียด ผู้หญิงวัยเจริญพันธ์ตั้งแต่อายุ 18 ปีขึ้นไปควรตรวจภายในประจำปี
อาการของมะเร็งปากมดลูก แก้
มะเร็งปากมดลูกในระยะเริ่มแรกจะไม่มีอาการอะไร แต่เมื่อเป็นมะเร็งแล้วจะมีอาการเลือดออกหลังจากการตรวจภายใน หรือหลังร่วมเพศ หรือมีตกขาว
- มีเลือดออกผิดปกติ เช่นเลือดออกหลังจากมีเพศสัมพันธุ์ มีเลือดออกหลังจากหมดประจำเดือนแล้ว เลือดออกเป็นระยระยะ ประจำเดือนมานานผิดปกติ เลือดออกหลังจากตรวจภายใน
- มีอาการตกขาวซึ่งอาจจะมีเลือดปน
- มีอาการเจ็บขณะร่วมเพศ
มะเร็งปากมดลูกแบ่งออกเป็น 5 ระยะ ดังนี้
ระยะที่ 0 – เป็นระยะที่เซลล์มะเร็งยังไม่กระจายตัว มีวิธีรักษามะเร็งปากมดลูกระยะที่ 0 คือการผ่าตัดเล็ก ซึ่งใช้เวลาประมาณ 15 นาที และตรวจร่างกายติดตามอาการต่อไป การรักษาในระยะนี้ได้ผลเกือบ 100%
ระยะที่ 1 – เป็นระยะที่เซลล์มะเร็งอยู่ที่ปากมดลูกแล้ว การรักษามะเร็งปากมดลูกในระยะที่ 1 คือการผ่าตัดใหญ่ เป็นการผ่าตัดมดลูก เลาะต่อมน้ำเหลืองในเชิงกราน ผลการรักษาได้ผลดีถึง 80%
ระยะที่ 2 – เซลล์มะเร็งกระจายออกจากปากมดลูกโดยยังไม่ได้ลุกลามไปไกลมาก แต่ก็ไม่สามารถผ่าตัดได้แล้ว การรักษา มะเร็งปากมดลูกในระยะที่ 2 นี้ ต้องทำการรักษาด้วยการฉายรังสี และการให้เคมีบำบัด (คีโม)
ระยะที่ 3 – ระยะที่เซลล์มะเร็งกระจายชิดเชิงกราน การรักษาในระยะที่ 3 คือใช้รังสีรักษา และการให้เคมีบำบัดเช่นเดียวกันระยะที่ 2 แต่การรักษาระยะนี้จะได้ผลเพียงประมาณ 20 – 30% เท่านั้นค่ะ
ระยะที่ 4 – เป็นระยะที่เซลล์มะเร็งกระจายทั่วร่างกายแล้ว การรักษามะเร็งปากมดลูกในระยะที่ 4 ยังคงเป็นการให้คีโม และรักษาตามอาการเท่านั้น โดยหวังผลได้เพียงประมาณ 5-10% และมีโอกาสรอดน้อยมาก แต่ก็ไม่แน่มีผู้ป่วยมะเร็งปากมดลูกบางรายสามารถอยู่ต่อได้นานถึง 1 – 2 ปี แล้วจึงเสียชีวิต
ปัจจัยเสี่ยงของมะเร็งปากมดลูก แก้
ปัจจัยเสี่ยงหมายถึงการเปลี่ยนแปลงใดใดที่เกิดขึ้นแล้วทำให้มีโอกาสเป็นมะเร็งเพิ่มขึ้น มะเร็งแต่ละชนิดจะมีปัจจัยเสี่ยงต่างกัน ปัจจัยเสี่ยงของการเกิดมะเร็งปากมดลุกได้แก่
- การติดเชื้อ HPV หรือการเป็นหูดที่อวัยวะเพศ เป็นปัจจัยเสี่ยงที่สำคัญที่สุดของการเกิดมะเร็งปากมดลุก
- การสูบบุหรี่ ของการเกิดมะเร็งปากมดลูกเพิ่มขึนสองเท่า
- การรับประทานยาคุมกำเนิด
- ระบบภูมิคุ้มกันของคุณสุภาพสตรี ผู้ที่มีภูมิคุ้มกันไม่ดีจะทำให้เกิดโอกาสติดเชื้อ HPV ได้ง่ายจึงมีโอกาสเป็นมะเร็งปากมดลุกเพิ่มขึ้น
- การติดเชื้อ Chlamydia พบว่าผู้ที่ติดเชื้อ Chlamydia ซึ่งเป็นโรคติดต่อทางเพศสัมพันธุ์จะมีโอกาสเป็นมะเร็งปากมดลูกสูงขึ้น
- อาหาร ผู้หญิงที่รับประทานผักและผลไม้น้อยจะมีโอกาสเป็นมะเร็งสูงกว่าคนที่รับประทานผักและผลไม้
- ผู้ที่รับประทานยาคุมกำเนิดมาเป็นระยะเวลานานจะมีโอกาสเป็นมะเร็งปากมดลูก
- การมีบุตรหลายคนเชื่อว่าจะทำให้เกิดมะเร็งปากมดลูกเพิ่มขึ้น เชื่อว่าเกิดจากการเปลี่ยนแปลงทางฮอรฺโมนทำให้ติดเชื้อ HPV ง่าย และขาดการป้องกันการติดเชื้อ
- ผู้ที่มีเศรษฐานะต่ำเนื่องจากเข้าถึงบริการไม่ทั่วถึง
- ผู้ที่ได้ยา Diethylstilbestrol (DES) เพื่อป้องกันแท้ง
การวินิจฉัยมะเร็งปากมดลูก แก้
จากการทำการตรวจปากมดลูก pap test ทำให้ทราบว่ามีเซลล์ผิดปกติที่ปากมดลูกแพทย์จะทำการตรวจ Colposcopy โดยการส่องกล้องแล้วเอา iodine ป้ายบริเวณปากมดลูก เซลล์ปกติจะเป็นสีน้ำตาล ส่วนเซลล์ผิดปกติจะเป็นสีขาวหลังจากนั้นแพทย์จะเอาชิ้นเนื้อปากมดลูกไปตรวจซึ่งมีวิธีตรวจต่างๆตามแต่แพทย์จะเห็น
การรักษามะเร็งปากมดลูก แก้
วิธีการรักษามะเร็งปากมดลูกขึ้นกับระยะของมะเร็ง ความต้องการมีบุตรของผู้ป่วย และโรคทางนรีเวชอื่น ๆ ที่เป็นร่วมด้วย
การรักษาในระยะก่อนเป็นมะเร็งหรือระยะก่อนลุกลาม มีวิธีการติดตามและรักษาได้หลายวิธี ได้แก่ การตัดปากมดลูกด้วยห่วงไฟฟ้า การจี้ปากมดลูกด้วยความเย็น การจี้ด้วยเลเซอร์ การตัดปากมดลูกออกเป็นรูปกรวยด้วยมีด หลังจากนั้นควรตรวจติดตามผลการรักษาอย่างใกล้ชิด โดยการตรวจภายในและทำแปปสเมียร์ หรือตรวจด้วยกล้องขยาย ทุก 4 – 6 เดือน โดยรอยโรคขั้นต่ำบางชนิดสามารถหายไปได้เองภายใน 1 – 2 ปี
การรักษามะเร็งปากมดลูกระยะลุกลาม การเลือกวิธีรักษาขึ้นกับโรคประจำตัวของผู้ป่วย ระยะของมะเร็ง และความพร้อมของโรงพยาบาลหรือแพทย์ผู้ดูแลรักษา
- มะเร็งในระยะแรก รักษาโดยการตัดมดลูกออกร่วมกับการเลาะต่อมน้ำเหลืองบริเวณอุ้งเชิงกรานออก และจะให้การรักษาต่อด้วยรังสีรักษาในกรณีที่ผู้ป่วยมีโอกาสกลับเป็นซ้ำของโรคสูง
- มะเร็งในระยะหลัง รักษาด้วยรังสีรักษาหรือร่วมกับการให้ยาเคมีบำบัด
วัคซีนโรคมะเร็งปากมดลูก แก้
ในการฉีดวัคซีนป้องกันมะเร็งปากมดลูกนั้น แท้จริงแล้วสามารถทำได้หลายระดับ โดยระดับแรกในการป้องกันนั่นก็คือการฉีดวัคซีน ซึ่งเชื่อว่าในวิธีนี้นั้นสามารถลดความเสี่ยงในการเป็นมะเร็งปากมดลูกได้ 70 เปอร์เซนต์ และนอกจากนี้การตรวจแพปสเมียร์ก็เป็นวิธีการป้องกันขั้นพื้นฐาน ซึ่งการตรวจแพปสเมียร์นั้นยังคงเป็นเรื่องสำคัญเนื่องจากถ้าตรวจพบในระยะแรกเริ่มก็สามารถรักษาได้ทันท่วงที ไม่ทำให้มะเร็งปากมดลูกนั้นลุกลามจนเกินที่จะแก้ไขได้ ทั้งนี่มีคำแนะนำจากจากคณะกรรมการภูมิคุ้มกันแห่งสหรัฐอเมริกา ว่าในเด็กและหญิงสาวที่มีอายุต่ำกว่า 26 ซึ่งหญิงสาวและเด็กเหล่านี้ ที่ยังไม่เคยผ่านการมีเพศสัมพันธ์มาก่อนนั้น สามารถเข้ารับการฉีดวัคซีนเพื่อป้องกันมะเร็งปากมดลูกได้โดยที่ไม่จำเป็นต้องตรวจหาเชื้อ HIV ซึ่งโดยทั่วไปผู้หญิงที่เคยผ่านการมีเพศสัมพันธ์มาแล้วนั้น ควรที่จะตรวจหา มะเร็งปากมดลูก หรือแพปสเมียร์ก่อน เพราะในกลุ่มคนเหล่านี้มีความเสี่ยงอย่างมากที่จะตรวจพบมะเร็งปากมดลูก หรือสุ่มเสี่ยงในการเกิดความผิดปกติ ซึ่งด้วยเหตุนี้จะต้องทำการรักษาให้หายเสียก่อน จึงจะรักษาด้วยการฉีดวัคซีนเพื่อป้องกันโรคมะเร็งปากมดลูกได้ในเวลาต่อมา ส่วนวัยที่อยู่ในช่วงความเหมาะสมในการรับวัคซีนเพื่อป้องกันนั้นอยู่ในผู้หญิงอายุ 9-26 ปี ซึ่งช่วงวัยนี้จะสามารถป้องกันโรคมะเร็งปากมดลูกได้อย่างมีประสิทธิภาพ
วิธีป้องกันมะเร็งปากมดลูก แก้
ถึงแม้ว่ามะเร็งปากมดลูกจะฟังดูน่ากลัว แต่ก็ยังสามารถป้องกันได้และยังสามารถลดความเสี่ยงได้ วิธีป้องกันมะเร็งปากมดลูก - ฉีดวัคซีนป้องกันมะเร็งปากมดดลูก โดยจะสามารถลดโอกาสการเกิดมะเร็งปากมดลูกได้ 70 % - งดการสูบบุหรี่ หลีกเลี่ยงการอยู่ในที่อับที่มีคนสูบบุหรี่ประจำ - กินผักผลไม้ให้มาก - ไม่ใส่ชุดชั้นในซ้ำๆติดๆกันเป็นเวลานาน - รักษาความสะอาดช่องคลอดอย่างสม่ำเสมอ - ทำการตรวจคัดกรองเพื่อหาเซลล์มะเร็งปากมดลูก เป็นประจำทุกๆปี
อ้างอิง แก้
- ↑ "CERVICAL | meaning in the Cambridge English Dictionary". dictionary.cambridge.org (ภาษาอังกฤษ). สืบค้นเมื่อ 5 October 2019.
- ↑ 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.07 2.08 2.09 2.10 2.11 "Cervical Cancer Treatment (PDQ®)". NCI. 2014-03-14. เก็บจากแหล่งเดิมเมื่อ 5 July 2014. สืบค้นเมื่อ 24 June 2014.
- ↑ 3.0 3.1 3.2 3.3 3.4 3.5 World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 5.12. ISBN 978-9283204299.
- ↑ 4.0 4.1 4.2 4.3 4.4 "Cervical Cancer Treatment (PDQ®)". National Cancer Institute. 2014-03-14. เก็บจากแหล่งเดิมเมื่อ 5 July 2014. สืบค้นเมื่อ 25 June 2014.
- ↑ 5.0 5.1 Kumar V, Abbas AK, Fausto N, Mitchell RN (2007). Robbins Basic Pathology (8th ed.). Saunders Elsevier. pp. 718–721. ISBN 978-1-4160-2973-1.
- ↑ 6.0 6.1 Kufe, Donald (2009). Holland-Frei cancer medicine (8th ed.). New York: McGraw-Hill Medical. p. 1299. ISBN 9781607950141. เก็บจากแหล่งเดิมเมื่อ 2015-12-01.
- ↑ Bosch FX, de Sanjosé S (2007). "The epidemiology of human papillomavirus infection and cervical cancer". Disease Markers. 23 (4): 213–27. doi:10.1155/2007/914823. PMC 3850867. PMID 17627057.
- ↑ 8.0 8.1 "Cervical Cancer Prevention (PDQ®)". National Cancer Institute. 2014-02-27. เก็บจากแหล่งเดิมเมื่อ 6 July 2014. สืบค้นเมื่อ 25 June 2014.
- ↑ 9.0 9.1 9.2 "Human Papillomavirus (HPV) Vaccines". National Cancer Institute. 2011-12-29. เก็บจากแหล่งเดิมเมื่อ 4 July 2014. สืบค้นเมื่อ 25 June 2014.
- ↑ "Global Cancer Facts & Figures 3rd Edition" (PDF). 2015. p. 9. เก็บ (PDF)จากแหล่งเดิมเมื่อ 2017-08-22. สืบค้นเมื่อ 29 August 2017.
- ↑ 11.0 11.1 Bray F, Ferlay J, Soerjomataram I, Siegel RL, Torre LA, Jemal A (November 2018). "Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries". Ca. 68 (6): 394–424. doi:10.3322/caac.21492. PMID 30207593. S2CID 52188256.
- ↑ "Defining Cancer". National Cancer Institute. 2007-09-17. เก็บจากแหล่งเดิมเมื่อ 25 June 2014. สืบค้นเมื่อ 10 June 2014.
- ↑ Tarney CM, Han J (2014). "Postcoital bleeding: a review on etiology, diagnosis, and management". Obstetrics and Gynecology International. 2014: 192087. doi:10.1155/2014/192087. PMC 4086375. PMID 25045355.
- ↑ Dunne EF, Park IU (December 2013). "HPV and HPV-associated diseases". Infectious Disease Clinics of North America. 27 (4): 765–78. doi:10.1016/j.idc.2013.09.001. PMID 24275269.
- ↑ "FDA approves Gardasil 9 for prevention of certain cancers caused by five additional types of HPV". U.S. Food and Drug Administration. 10 December 2014. เก็บจากแหล่งเดิมเมื่อ 10 January 2015. สืบค้นเมื่อ 8 March 2015.
- ↑ Tran NP, Hung CF, Roden R, Wu TC (2014). Control of HPV infection and related cancer through vaccination. Recent Results in Cancer Research. Vol. 193. pp. 149–71. doi:10.1007/978-3-642-38965-8_9. ISBN 978-3-642-38964-1. PMID 24008298.
- ↑ 17.0 17.1 World Health Organization (February 2014). "Fact sheet No. 297: Cancer". เก็บจากแหล่งเดิมเมื่อ 2014-02-13. สืบค้นเมื่อ 2014-06-24.
- ↑ "SEER Stat Fact Sheets: Cervix Uteri Cancer". NCI. National Cancer Institute. November 10, 2014. เก็บจากแหล่งเดิมเมื่อ 6 July 2014. สืบค้นเมื่อ 18 June 2014.
- ↑ World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 1.1. ISBN 978-9283204299.
- ↑ "Cervical cancer prevention and control saves lives in the Republic of Korea". World Health Organization. สืบค้นเมื่อ 1 November 2018.
- ↑ Canavan TP, Doshi NR (March 2000). "Cervical cancer". American Family Physician. 61 (5): 1369–76. PMID 10735343. เก็บจากแหล่งเดิมเมื่อ 2005-02-06.
แหล่งข้อมูลอื่น แก้
| การจำแนกโรค | |
|---|---|
| ทรัพยากรภายนอก |
<references /http://www.siamhealth.net/public_html/Disease/cancer/cervixcancer.htm#.VPmUEnysX7k> <references /http://www.iosociety.com. <references /https://www.bumrungrad.com/th/womens-center-obgyn-thailand/cervical-cancer?gclid>