ทางเดินอาหารทะลุ
ทางเดินอาหารทะลุ คือภาวะที่ที่มีรูรั่วเกิดขึ้นที่ผนังของทางเดินอาหาร ซึ่งนับรวมตั้งแต่หลอดอาหาร กระเพาะอาหาร ลำไส้เล็ก และลำไส้ใหญ่[1] อาการสำคัญคืออาการปวดท้องอย่างรุนแรงและกดเจ็บ หากเกิดการทะลุที่กระเพาะอาหารหรือลำไส้เล็กส่วนต้นผู้ป่วยมักมีอาการปวดท้องรุนแรงเฉียบพลัน ในขณะที่หากเกิดการทะลุที่ลำไส้ใหญ่อาการอาจค่อยเป็นค่อยไปมากกว่า[2] ผู้ป่วยมักมีอาการปวดอยู่ตลอดเวลา ภาวะแทรกซ้อนที่พบได้ ได้แก่ การติดเชื้อในกระแสเลือด หัวใจเต้นเร็ว หายใจเร็ว ไข้ การรู้สึกตัวผิดปกติ เป็นต้น
| ทางเดินอาหารทะลุ Gastrointestinal perforation | |
|---|---|
| ชื่ออื่น | การแตกของระบบทางเดินอาหาร, Ruptured bowel[1] |
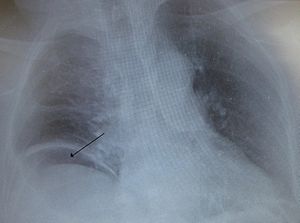 | |
| ลมรั่วใต้กะบังลมทางด้านขวาจากลำไส้ทะลุ | |
| สาขาวิชา | วิทยาทางเดินอาหาร, เวชศาสตร์ฉุกเฉิน |
| อาการ | ปวดท้อง, กดเจ็บ[2] |
| ภาวะแทรกซ้อน | ภาวะพิษเหตุติดเชื้อ, ฝี[2] |
| การตั้งต้น | ฉับพลัน หรือ เพิ่มขึ้นทีละน้อย[2] |
| สาเหตุ | การบาดเจ็บรุนแรง, ภายหลังการส่องกล้องตรวจลำไส้ใหญ่, ลำไส้อุดตัน, มะเร็งลำไส้ใหญ่, การอักเสบของกระเปาะยื่นของลำไส้, แผลในกระเพาะอาหาร, ภาวะลำไส้ขาดเลือด, การติดเชื้อคลอสตริเดียม ดิฟฟิไซล[2] |
| วิธีวินิจฉัย | ภาพรังสีส่วนตัดอาศัยคอมพิวเตอร์, ภาพรังสีโดยไม่ใช้สารทึบรังสี[2] |
| การรักษา | การผ่าตัดฉุกเฉินโดยวิธีผ่าตัดเปิดช่องท้อง[2] |
| ยา | ให้สารน้ำทางหลอดเลือดดำ, ให้ยาปฏิชีวนะ[2] |
สาเหตุอาจรวมถึงการบาดเจ็บ เช่น บาดแผลจากมีด, การกินวัตถุมีคม หรือขั้นตอนทางการแพทย์เช่นการส่องกล้องตรวจลำไส้ใหญ่, การอุดตันของลำไส้เช่นจาก ลำไส้พันกัน, มะเร็งลำไส้ หรือโรคถุงผนังลำไส้อักเสบ, แผลในกระเพาะอาหาร, ลำไส้ขาดเลือด และการติดเชื้อต่าง ๆ รวมถึง คลอสตริเดียม ดิฟฟิไซล (C. difficile)[2] รูเปิดให้สิ่งที่อยู่ในลำไส้เข้าสู่ช่องท้อง ผลของการเข้ามาของแบคทีเรียทำให้เกิดภาวะเยื่อบุช่องท้องอักเสบหรือก่อตัวเป็นฝี รูในกระเพาะอาหารอาจทำให้เกิดเยื่อบุช่องท้องอักเสบจากสารเคมีเนื่องจากกรดในกระเพาะอาหาร[2] โดยทั่วไปการสแกนภาพรังสีส่วนตัดอาศัยคอมพิวเตอร์เป็นวิธีการวินิจฉัยที่ต้องการ อย่างไรก็ตามมักจะเห็นอากาศรั่วจากการทะลุได้ในภาพถ่ายรังสีธรรมดา[2]
การเจาะทะลุที่ใดก็ตามของระบบทางเดินอาหารมักจะต้องได้รับการผ่าตัดฉุกเฉินโดยการผ่าตัดเปิดช่องท้อง[2] โดยปกติจะดำเนินการร่วมกับการให้สารน้ำทางหลอดเลือดดำและให้ยาปฏิชีวนะ อาจใช้ยาปฏิชีวนะหลายชนิดเช่น พิเพอราซิลิน/ทาโซแบคแตม (piperacillin/tazobactam) หรือให้ร่วมกันระหว่างซิโปรฟลอกซาซิน (ciprofloxacin) และเมโทรนิดาโซล (metronidazole)[3][4] บางครั้งสามารถเย็บปิดรูได้ในขณะที่บางครั้งจำเป็นต้องมีการตัดลำไส้[2] แม้จะได้รับการรักษาเต็มที่แล้วแต่ความเสี่ยงต่อการเสียชีวิตอาจสูงถึง 50%[2] รูที่เกิดจากแผลในกระเพาะอาหารเกิดขึ้นกับประชากรประมาณ 1 ต่อ 10,000 คนต่อปี ในขณะที่โรคถุงผนังลำไส้อักเสบเกิดขึ้นประมาณ 0.4 ต่อ 10,000 คนต่อปี[1][5]
สัญญาณและอาการ
แก้สัญญาณและอาการแสดงอาจรวมถึงความเจ็บปวดอย่างกะทันหันบริเวณลิ้นปี่ทางด้านขวาของเส้นกึ่งกลางกายซึ่งบ่งบอกถึงการทะลุของแผลในลำไส้เล็กส่วนต้น ในขณะที่แผลในกระเพาะอาหารจะแสดงให้เห็นโดยอาการปวดแสบปวดร้อนที่ลิ้นปี่ร่วมกับอาการท้องอืดและอาการอาหารไม่ย่อย
ในการทะลุของลำไส้ความเจ็บปวดจะเริ่มจากบริเวณที่ทะลุแล้วกระจายไปทั่วช่องท้อง
การทะลุของระบบทางเดินอาหารส่งผลให้เกิด อาการปวดท้องรุนแรงซึ่งจะรุนแรงขึ้นจากการเคลื่อนไหว, คลื่นไส้, อาเจียน และการอาเจียนเป็นเลือด อาการในภายหลัง ได้แก่ มีไข้และหนาวสั่น[6] ไม่ว่าในกรณีใดหน้าท้องจะแข็งขึ้นโดยมีอาการกดเจ็บและปล่อยเจ็บ หลังจากผ่านไประยะหนึ่งอาการหน้าท้องจะทรงตัวและสามารถฟังเสียงหัวใจได้ทั่ว ผู้ป่วยหยุดการผายลมและการเคลื่อนไหวของลำไส้ ขนาดหน้าท้องขยาย
อาการของหลอดอาหารทะลุอาจรวมถึงอาการเจ็บหน้าอกอย่างกะทันหัน
สาเหตุ
แก้สาเหตุที่สำคัญ ได้แก่ แผลในกระเพาะอาหาร, แผลในลำไส้เล็กส่วนต้น, ไส้ติ่งอักเสบ, มะเร็งในระบบทางเดินอาหาร, โรคถุงผนังลำไส้อักเสบ, โรคลำไส้อักเสบเรื้อรัง, ภาวะ superior mesenteric artery syndrome, การบาดเจ็บรุนแรงจากอุบัติเหตุ, อาการหนังยืดผิดปกติ ชนิดที่ส่งผลต่อหลอดเลือด (vascular Ehlers–Danlos syndrome)[7] และโรคพยาธิไส้เดือน สำหรับไข้ไทฟอยด์,[8] ยาแก้อักเสบที่ไม่ใช่สเตียรอยด์[9][10] และการกลืนกินสารกัดกร่อน ก็อาจจะเป็นสาเหตุได้เช่นกัน[11]
การกินแม่เหล็กหลายชิ้นอาจทำให้เกิดการทะลุของทางเดินอาหารได้ หากแม่เหล็กดึงดูดและเกาะติดกันผ่านช่วงขดที่ต่างกันของลำไส้[12]
การวินิจฉัย
แก้ในภาพถ่ายรังสีอาจมองเห็นก๊าซในช่องท้อง ก๊าซสามารถมองเห็นได้ง่ายในภาพเอ็กซเรย์ขณะที่ผู้ป่วยอยู่ในท่ายืน ปรกติการทะลุของทางเดินอาหารสามารถมองเห็นได้โดยใช้เอกซเรย์คอมพิวเตอร์[2] ระดับของเม็ดเลือดขาวมักจะสูงขึ้น
การรักษา
แก้การร่วมรักษาโดยการผ่าตัดเป็นสิ่งที่จำเป็นเกือบตลอดเวลาในรูปแบบของการผ่าตัดเปิดช่องท้องและการปิดช่องทะลุพร้อมกับการล้างช่องท้อง บางครั้งอาจมีการจัดการโดยการส่องกล้อง[13] อาจใช้การผ่าตัดชั้นเยื่อบุช่องท้องมาปิดบาดแผล (Graham patch) สำหรับการทะลุของลำไส้เล็กส่วนต้น
การรักษาแบบดั้งเดิมรวมถึงการให้สารน้ำทางหลอดเลือดดำ, ให้ยาปฏิชีวนะ, การใส่สายสวนทางจมูกเพื่อกันการสำลักและการงดน้ำงดอาหาร จะใช้เฉพาะในกรณีที่บุคคลนั้นมีข้อบ่งชี้ว่าไม่มีอาการแพ้ และมีอาการทางคลินิกคงที่[2]
อ้างอิง
แก้- ↑ 1.0 1.1 1.2 Domino, Frank J.; Baldor, Robert A. (2013). The 5-Minute Clinical Consult 2014 (ภาษาอังกฤษ). Lippincott Williams & Wilkins. p. 1086. ISBN 9781451188509. เก็บจากแหล่งเดิมเมื่อ 17 August 2016. สืบค้นเมื่อ 4 August 2016.
- ↑ 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.07 2.08 2.09 2.10 2.11 2.12 2.13 2.14 2.15 Langell, JT; Mulvihill, SJ (May 2008). "Gastrointestinal perforation and the acute abdomen". The Medical Clinics of North America. 92 (3): 599–625, viii–ix. doi:10.1016/j.mcna.2007.12.004. PMID 18387378.
- ↑ Wong, PF; Gilliam, AD; Kumar, S; Shenfine, J; O'Dair, GN; Leaper, DJ (18 April 2005). "Antibiotic regimens for secondary peritonitis of gastrointestinal origin in adults". The Cochrane Database of Systematic Reviews (2): CD004539. doi:10.1002/14651858.CD004539.pub2. PMID 15846719.
- ↑ Wilson, William C.; Grande, Christopher M.; Hoyt, David B. (2007). Trauma: Resuscitation, Perioperative Management, and Critical Care (ภาษาอังกฤษ). CRC Press. p. 882. ISBN 9781420015263. เก็บจากแหล่งเดิมเมื่อ 2016-08-17.
- ↑ Yeo, Charles J.; McFadden, David W.; Pemberton, John H.; Peters, Jeffrey H.; Matthews, Jeffrey B. (2012). Shackelford's Surgery of the Alimentary Tract (ภาษาอังกฤษ) (7 ed.). Elsevier Health Sciences. p. 701. ISBN 978-1455738076. เก็บจากแหล่งเดิมเมื่อ 2016-08-17.
- ↑ Ansari, Parswa. "Acute Perforation". Merck Manuals. เก็บจากแหล่งเดิมเมื่อ July 10, 2016. สืบค้นเมื่อ June 30, 2016.
- ↑ Byers, Peter H. (21 February 2019). "Vascular Ehlers-Danlos Syndrome" (ภาษาอังกฤษ). University of Washington, Seattle. สืบค้นเมื่อ 8 January 2020.
- ↑ Sharma AK, Sharma RK, Sharma SK, Sharma A, Soni D (2013). "Typhoid Intestinal Perforation: 24 Perforations in One Patient". Annals of Medical and Health Sciences Research. 3 (Suppl1): S41–S43. doi:10.4103/2141-9248.121220. PMC 3853607. PMID 24349848.
- ↑ R I Russell (2001). "Non-steroidal anti-inflammatory drugs and gastrointestinal damage—problems and solutions". Postgrad Med J. 77 (904): 82–88. doi:10.1136/pmj.77.904.82. PMC 1741894. PMID 11161072.
- ↑ Carlos Sostres; Carla J Gargallo; Angel Lanas (2013). "Nonsteroidal anti-inflammatory drugs and upper and lower gastrointestinal mucosal damage". Arthritis Res. Ther. 15 (Suppl 3): S3. doi:10.1186/ar4175. PMC 3890944. PMID 24267289.
- ↑ Ramasamy, Kovil; Gumaste, Vivek V. (2003). "Corrosive Ingestion in Adults". Journal of Clinical Gastroenterology. 37 (2): 119–124. doi:10.1097/00004836-200308000-00005. PMID 12869880.
- ↑ Lima, Mario (2016). Pediatric Digestive Surgery (ภาษาอังกฤษ). Springer. p. 239. ISBN 9783319405254.
- ↑ Rustagi, T; McCarty, TR; Aslanian, HR (2015). "Endoscopic Treatment of Gastrointestinal Perforations, Leaks, and Fistulae". Journal of Clinical Gastroenterology. 49 (10): 804–9. doi:10.1097/mcg.0000000000000409. PMID 26325190. S2CID 38323381.
แหล่งข้อมูลอื่น
แก้
| การจำแนกโรค | |
|---|---|
| ทรัพยากรภายนอก |